Hepatitas(iš graikų kalbos „kepenys“) – bendras ūminių ir lėtinių difuzinių įvairios etiologijos kepenų audinių uždegiminių ligų, kurias sukelia virusai, toksinai ir kiti veiksniai, pavadinimas.
Šiuolaikinė medicina naudoja hepatito klasifikaciją pagal ligos priežastis. Pagal šią klasifikaciją išskiriami šie hepatito tipai.
1. Virusinis arba infekcinis hepatitas, kurio atmainos:
Hepatitas A; . Hepatitas B; . hepatitas C; . hepatitas D; . hepatitas E; . hepatitas G.
2. Toksinis hepatitas su šiomis veislėmis:
alkoholinis hepatitas; . medicininis hepatitas; . hepatitas apsinuodijus įvairiomis cheminėmis medžiagomis.
3. Infekcinis hepatitas kaip geltonosios karštinės, citomegalovirusinės infekcijos, raudonukės, kiaulytės, Epstein-Barr virusinės infekcijos, pūslelinės, Lassa karštinės, AIDS komponentas.
4. Bakterinis hepatitas pasireiškia sergant leptospiroze, sifiliu.
5. Hepatitas kaip autoimuninių ligų pasekmė:
Autoimuninis hepatitas yra kepenų audinio sunaikinimas dėl paties organizmo imuninės sistemos.
6. Radiacinis hepatitas (radiacinės ligos komponentas) yra reta hepatito forma, kuri išsivysto, kai organizmą veikia didelės jonizuojančiosios spinduliuotės dozės.
Dažniausias virusinis arba infekcinis hepatito tipas.
Virusinis hepatitas yra labiausiai paplitęs.
Hepatitas gali būti pirminis, tokiu atveju tai yra savarankiška liga, arba antrinis, tokiu atveju tai yra kitos ligos pasireiškimas.
Pirminio hepatito išsivystymas siejamas su hepatotropinių veiksnių – virusų, alkoholio (alkoholinis hepatitas), vaistų (vaistų sukeltas hepatitas) ar cheminių medžiagų (toksinis hepatitas) – poveikiu.
Hepatitas gali būti įgimtas (vaisiaus hepatitas); priežastys – virusinė infekcija, motinos ir vaisiaus kraujo nesuderinamumas ir kt.
Antrinis hepatitas atsiranda infekcijų, intoksikacijų, virškinimo trakto ligų, difuzinių jungiamojo audinio ligų fone, kaip viena iš jų apraiškų.
Virusinis hepatitas
1994 m. Los Andžele buvo priimta nauja kepenų ligų klasifikacija, kurioje daugiausia dėmesio skiriama virusinėms ir autoimuninėms formoms.
Šiuo metu buvo atrastos ir ištirtos kelios virusų, sukeliančių kepenų ląstelių uždegimą (hepatitą) žmonėms, atmainos. Tai gali būti citomegalovirusas, Epstein-Barr virusas ir kt. Tačiau aštuntojo dešimtmečio pradžioje buvo žinoma, kad du hepatito virusai turi skirtingus infekcijos kelius. Vienas virusas, perduodamas fekaliniu-oraliniu būdu, buvo vadinamas „hepatito A virusu“, o antrasis, perduodamas per kraują – „hepatito B virusu“.
Ateityje buvo atrasti dar keli žmogaus hepatito virusai; jie visi rekomenduojami ekspertų grupė Pasaulio organizacija sveikatos priežiūra, yra pavadintos raidėmis nuo C iki G.
Visame pasaulyje hepatitai B, C ir D laikomi medicinos darbuotojų, dirbančių su pacientų krauju, profesinėmis ligomis.
Liga, kurią sukelia hepatito virusai, dažnai vadinama „gelta“. Iš tiesų, pagrindinis bet kokio hepatito klinikinis požymis yra geltona odos, gleivinių ir skleros spalva. akių obuoliai.
Labiausiai ištirtas virusinis hepatitas A, dažnas svečias vaikų mokyklinėse ir ikimokyklinėse grupėse. Šis virusas neaplenkia ligoninių, kuriose lengvas jo grobis tampa įvairių ligų nusilpę žmonės. Nepaisant to, ši liga yra viena iš tų, kurių perdavimo būdai vis dar nėra gerai žinomi. Virusinio hepatito dažnis Rusijoje yra 4000 atvejų 100 000 gyventojų, ir šis skaičius nuolat auga.
Ūminis virusinis hepatitas yra labiausiai paplitusi tarp sunkių infekcinių kepenų ligų. Jis susijęs su kelių tipų virusais, sukeliančiais kepenų uždegimą. Užsikrėtimas hepatitu A dažniausiai baigiasi visišku pasveikimu ir imuniteto šiam virusui įgijimu. Hepatito B, sunkesnės infekcijos, simptomai paprastai yra sunkesni ir nuolatiniai (nors visų tipų virusinis hepatitas gali būti besimptomis). Hepatitas C yra dažniausia lėtinio hepatito priežastis. Hepatitas E panašus į hepatitą A, tačiau suserga tik Indijos vandenyno pakrantėje gyvenantys žmonės. Hepatitu D serga tik tie, kurie jau buvo užsikrėtę hepatitu B.
Nors aiškaus gydymo nuo šių ligų nėra, dauguma pacientų po kurio laiko pasveiksta. Kai kurie žmonės tampa hepatito B, C ar D nešiotojais, o tai reiškia, kad jie išlieka užsikrėtę tol, kol ilgam laikui po to, kai visi simptomai praeina. Kai kuriais atvejais tiek hepatitas B, tiek hepatitas C gali sukelti lėtinį hepatitą, cirozę ir kepenų vėžį.
Priežastys
. Ūminį hepatitą sukelia virusai. . Hepatitai A ir E užsikrečiama kontaktuojant su užsikrėtusio asmens išmatomis, užterštomis rankomis, maistu ar vandeniu. . Užterštuose vandenyse sugauti žali vėžiagyviai taip pat gali sukelti hepatitą A. Hepatitu B, C ir D galima užsikrėsti per užkrėstą kraują (tiek šviežią, tiek džiovintą), užkrėstomis adatomis, perpylus kraują ar lytinių santykių metu. . Hepatitu B arba C kūdikis gali užsikrėsti nuo užsikrėtusios motinos gimdymo metu.Simptomai
. Bendras diskomfortas. Karščiavimas. Nuovargis. . Apetito praradimas. Pykinimas ir vėmimas. Raumenų ar sąnarių skausmai. . Diskomfortas ar skausmas pilve. . Gelsvas atspalvis akims ir odai. . Tamsus šlapimas ir šviesios išmatos.Diagnostika
Kraujo tyrimai atliekami siekiant patikrinti, ar nėra viruso ar antikūnų prieš virusą.
Gydymas
. Atsigavimo metu venkite alkoholinių gėrimų. . Pailsėkite tiek, kiek reikia. . Padidinkite suvartojamų kalorijų kiekį. Dažnas valgymas mažais patiekalais labiau padeda susidoroti su pykinimu ir apetito praradimu, nei valgant didelius patiekalus retai. . Sunkiais atvejais gali prireikti laikino maitinimo į veną. . Kreipkitės į gydytoją, jei turite ūminio virusinio hepatito požymių. . Turėtumėte kontaktuoti su ūminiu virusiniu hepatitu sergančiu pacientu, pasikonsultuokite su gydytoju.Prevencija
. Prieš keliaudami į vietoves, kuriose šios ligos yra dažnos, turite pasiskiepyti nuo hepatito A ir B. Hepatito B vakcina taip pat rekomenduojama visiems vaikams ir suaugusiems, kuriems yra didelė rizika, pavyzdžiui, sveikatos priežiūros darbuotojams, žmonėms, turintiems kelis seksualinius partnerius ir pacientams, kuriems atliekama inkstų dializė. . Nusiplaukite rankas su muilu ir šiltu vandeniu po tuštinimosi arba prieš ruošdami maistą, ypač jei sergate hepatitu A ar E arba jei rūpinatės asmeniu, sergančiu hepatitu. Kadangi hepatitu galima užsikrėsti kelias savaites iki simptomų atsiradimo, žmonės gali būti šios ligos nešiotojai to nežinodami. . Keliaudami į užsienį ar vietoves, kuriose yra prastos sanitarinės sąlygos, gerkite tik vandenį buteliuose ar kitus buteliuose išpilstytus gėrimus ir valgykite tik termiškai apdorotą maistą ir vaisius, kuriuos galite nulupti patys. . Lytinių santykių metu naudokite prezervatyvus, kad išvengtumėte hepatito B plitimo. Jei įmanoma, venkite artimo kontakto su užsikrėtusiais žmonėmis. . Akupunktūrai, auskarų vėrimui ar tatuiravimui reikia naudoti sterilias arba vienkartines adatas. Dėl sterilizacijos procedūros teirautis iš anksto.lėtinis hepatitas būdingas užsitęsęs kepenų uždegimas ir kepenų ląstelių sunaikinimas (nekrozė), trunkantis ilgiau nei šešis–dvylika mėnesių. Simptomai gali būti lengvi, neryškūs arba jų visai nebūti. Lėtinis hepatitas gali progresuoti lėtai ir netikėtai išnykti per kelis mėnesius ar net metus. Kai kuriems pacientams tai gali būti pavojingesnė, nes sunaikinus kepenų ląsteles kepenyse išsivysto randinis audinys (kepenų cirozė) ir galiausiai gali išsivystyti kepenų nepakankamumas. Tačiau kai kuriems pacientams gydymas gali išgydyti ligą arba sulėtinti jos progresavimą.
Priežastys
. Infekcinis hepatitas B arba C gali pereiti į lėtinį hepatitą. . Besaikis gėrimas daugelį metų gali sukelti lėtinį hepatitą. . Autoimuninės ligos (kai imuninė sistema atakuoja kūno audinius) ir kartais medžiagų apykaitos sutrikimai (pvz., geležies kaupimasis kepenyse arba Wilson-Konovalov liga, kai kepenyse kaupiasi vario perteklius). . Retais atvejais tam tikri vaistai, tokie kaip dantrolenas, nitrofurantoinas ir sulfonamidai, gali sukelti lėtinį hepatitą. . Kai kuriais atvejais priežastis nežinoma.Diagnostika
. Medicinos istorija ir fizinė apžiūra. . Kraujo tyrimai dėl hepatito B ir C. Kepenų biopsija (audinio mėginio paėmimas analizei po mikroskopu) beveik visada būtina norint tiksliai diagnozuoti.Gydymas
. Nenaudokite alkoholiniai gėrimai. . Autoimuniniam lėtiniam hepatitui gydyti gali būti skiriami kortikosteroidai su imunosupresantais arba be jų (pvz., azatioprino). . Alfa interferonas kartu su ribavirinu gali būti skiriamas lėtiniam hepatito C viruso sukeltam hepatitui gydyti. Lamivudinas arba alfa interferonas gali būti vartojamas hepatitui B gydyti. Gydytojas gali pakeisti anksčiau išrašytus vaistus, kad sustabdytų jų sukeltą hepatitą. . Gydyti bet kokį medžiagų apykaitos sutrikimą (pvz., Vilsono ligą – Konovalovo ligą) būtina visą gyvenimą. . Kepenų transplantacija gali būti rekomenduojama, kai kepenys yra labai pažeistos. . Kreipkitės į gydytoją, jei turite lėtinio hepatito požymių. . Kreipkitės į gydytoją, jei sirgote gelta ar ūminiu infekciniu hepatitu ir simptomai išlieka nepaisant gydymo.Simptomai
. Bendras diskomfortas. . Sąnarių skausmas. . Nuovargis. . Apetito praradimas. . Pykinimas ir vėmimas. . Gelsvas atspalvis akims ir odai. . Mažos raudonos venos odos paviršiuje (telangiektazija). . Skausmas ar diskomfortas viršutinėje dešinėje pilvo dalyje. . Pilvo pūtimas, kurį sukelia skysčių kaupimasis (kai išsivysto cirozė). . Karščiavimas. . Moterims (ypač kai pasireiškia autoimuninis lėtinis hepatitas): menstruacijų nutrūkimas, spuogų ir vyriško tipo veido plaukų atsiradimas, sąnarių skausmai.Prevencija
. Per dieną suvartokite ne daugiau kaip dvi porcijas alkoholinių gėrimų. Jei įtariate, kad turite problemų dėl gėrimo, nedelsdami kreipkitės pagalbos. . Skiepytis nuo hepatito B rekomenduojama tiems, kuriems yra didelė rizika susirgti, pavyzdžiui, sveikatos priežiūros darbuotojams, taip pat keliaujantiems į vietoves, kuriose hepatitas yra dažnas.Hepatitas A
Hepatitas A taip pat žinomas kaip Botkino liga, nes šis gydytojas vienas pirmųjų pasiūlė infekcinį ligos pobūdį, kuris ir nulemia jos epideminį pobūdį. Daugelį metų, iki patogeno atradimo, liga vadinosi šio puikaus mokslininko vardu. Apskritai nuo Hipokrato laikų hepatitas A buvo žinomas kaip icterinė liga. Šio tipo hepatitas turi tik ūminę formą.
Didžiausias sergamumas hepatitu A pasireiškia jaunesniems nei 15 metų vaikams, didelės epidemijos pasireiškia kas 5–10 metų. Epidemijos metu virusas labai lengvai plinta tarp mažų vaikų, todėl apie 30-50% vaikų iki 5 metų vėliau pasireiškia ligos požymiai.
Ypatingą vietą pagal ligos paplitimą ir intensyvumą tarp gyventojų užima virusinis hepatitas A. Šiandien hepatitas A vertinamas kaip žarnyno infekcija, kurios pagrindinis perdavimo kelias yra vanduo. Tačiau hospitaliniams hepatito A protrūkiams būdingi išmatų-oralinio, maisto ir namų ūkio perdavimo būdai.
Vieno iš karo veteranų ligoninėje didieji miestai Rusija turėjo tokį atvejį.
Viename iš terapinių skyrių hepatitu A susirgo 9 vyrai iš skirtingų skyrių. Hospitalinės infekcijos atvejį hepatitu iš karto pradėjo tirti epidemiologai. Iš pradžių kilo versija, kad kaltas maistas ar vanduo. Todėl buvo apžiūrėtas ligoninės maitinimo skyrius. Tačiau tolesnis tyrimas atskleidė, kad visi devyni hepatitu sergantys pacientai kartu rūkė tualete. Taigi, fekalinis-oralinis užsikrėtimo kelias nebekėlė abejonių.
Ligoninėje esantys žmonės gali prarasti budrumą, manydami, kad ligoninėje viskas sterilu. Šis faktas byloja apie asmeninės higienos svarbą, įskaitant rankų plovimą nuėjus į tualetą.
Žinoma, virusinis hepatitas labai pablogina ligos, nuo kurios pacientas buvo gydomas, prognozę. Be to, procesas apima kepenis, svarbų organą, kuriame neutralizuojamas ir pašalinamas pavojingos medžiagos susidarė vaistų terapijos metu.
Ligos priežastys ir jos vystymasis
Pagal plitimo mechanizmą hepatitas A reiškia žarnyno infekcijas. Dažniausiai, apie 63% atvejų, hepatito A virusu užsikrečiama per vandenį, vėliau – apie 33% – per buitinį kontaktą ir tik 4% – per maistą. Ypač pavojingas laikas kai yra hepatito A protrūkiai, yra pavasario potvynis. Šiuo laikotarpiu vandens paėmimo valymo įrenginiuose filtrai dažnai neatlieka savo darbo, vandentiekio tinkluose gali atsirasti užterštas vanduo.
Hepatito A viruse yra ribonukleino rūgšties, jo dydis yra 25–28 nanometrai (nm). Pagal šias savybes jis priklauso pikornavirusų šeimai, kuri savo pavadinimą gavo iš itališko žodžio pico – „mažas“ ir rusiškos santrumpos RHA – ribonukleino rūgšties derinio.
Skirtingai nuo kitų virusinio hepatito sukėlėjų, hepatito A virusas nekeičia savo struktūros, gamtoje yra tik vienas jo serologinis tipas, ty tipas, kurį lemia tam tikrų antikūnų buvimas. Taigi specifiniai laboratoriniai hepatito A požymiai yra antikūnai, kurie kraujo serume atsiranda jau ligos pradžioje ir išlieka 3-6 mėnesius. Be to, hepatito A viruso paviršinio baltymo sergančių žmonių išmatose galima aptikti likus 7-10 dienų iki hepatito A pradžios. išoriniai ženklai ligų. Šis veiksnys naudojamas ankstyvai diagnozei nustatyti ir infekcijos šaltiniams nustatyti.
Hepatito A virusas yra labai atsparus nepalankios išorinės aplinkos poveikiui, gali ilgai išsilaikyti dirvoje, vandenyje, buities daiktuose. Šaldytuve-šaldiklyje jis gali išlikti gyvybingas kelerius metus, kelis mėnesius +4 °C temperatūroje ir kelias savaites šaldytuve kambario temperatūra. Tačiau virusas yra jautrus ultravioletiniams spinduliams ir vandens chlorinimui, o virinant jį miršta per 5 minutes.
Kaip liga vystosi kepenų audiniuose ir visame kūne? Hepatito A virusas į žmogaus organizmą patenka per virškinamojo trakto gleivinę. Pirmiausia jis dauginasi vidinėje plonosios žarnos gleivinėje, vėliau per kraują patenka į kepenis, kur į kepenų ląsteles patenka hepatocitų, kurie virusui dauginantis pradeda irti. Susidarę skilimo produktai yra toksiški ir, paveikdami paciento audinius ir organus, įskaitant nervų sistemą, kenkia jiems.
Ligai progresuojant kepenų ląstelės naikinamos ne tik dėl paties viruso, bet ir dėl organizmo imuninės sistemos atsako. Jis paima viruso sunaikintas savo ląsteles kitiems ir sunaikina jas imunologinės gynybos būdu, sukeldamas uždegiminį autoimuninį procesą. Hepatito A virusas sukelia stiprų imuninės sistemos atsaką organizme. Visa tai veda prie antikūnų kaupimosi kraujyje ir padeda išlaisvinti organizmą nuo patogeno. Šis laikotarpis dažniausiai sutampa su geltos atsiradimu, todėl sergantieji hepatitu A yra pavojingi aplinkiniams ikiikteriniu laikotarpiu ir antroje pusėje. inkubacinis periodas liga. Inkubacinis periodas – tai latentinis bet kokios infekcinės ligos laikotarpis, kuris prasideda patogenui patekus į organizmą ir baigiasi pasireiškus pirmiesiems ligos simptomams.
Hepatitas A turi tik ūminę formą, kuri nesibaigia lėtine ligos forma ir perėjimu į cirozę bei kepenų vėžį. Tačiau tuo atveju, kai kepenys jau buvo paveiktos alkoholio, narkotikų ar toksinių vaistų, taip pat išsekus, pacientai dažnai patiria greitą, tiesiog žaibišką ligos formą, sukeliančią ūminį kepenų nepakankamumą.
Tarp kitų virusinio hepatito rūšių pacientams palankiausiu laikomas hepatitas A, kuris nesukelia rimtų pasekmių. Jo inkubacinis laikotarpis trunka nuo 7 iki 50 dienų, bet vidutiniškai – 15-30 dienų. Hepatito A simptomai visada yra vienodi ir jų yra nedaug. Atrodytų, tai turėtų padėti gydančiam gydytojui greitai nustatyti tikslią diagnozę. Tačiau viską apsunkina tai, kad kitų tipų virusinis hepatitas ūmaus eigos laikotarpiu turi tokius pačius ar panašius simptomus. Todėl, norint nustatyti ligos sukėlėją, būtina atlikti laboratorinius paciento paimto kraujo ar kitų išskyrų tyrimus.
Pati hepatito A eigą galima suskirstyti į kelis laikotarpius.
Pradinis arba priešakterinis laikotarpis trunka nuo 4 iki 7 dienų ir jam būdingi simptomai, panašūs į peršalimo simptomus. Šiuo laikotarpiu ligoniui greitai pakyla temperatūra, atsiranda šaltkrėtis, raumenų ir sąnarių skausmai. Rečiau pasireiškia virškinimo organų sutrikimai, tačiau gali išnykti apetitas, skaudėti epigastrinį regioną, atsirasti pykinimas ir vėmimas. Liga taip pat gali pasireikšti sumažėjusiu darbingumu, dirglumu, mieguistumu, galvos skausmu ir galvos svaigimu.
Iteriniam periodui būdingas skleros pageltimas, tai yra nuolatinė gelsva akių baltymų, burnos ertmės gleivinės spalva, o vėliau. oda. Geltonos spalvos intensyvumas sparčiai didėja ir dažniausiai pasiekia maksimumą per savaitę. Paprastai, likus 1-2 dienoms iki geltos atsiradimo, pacientai atkreipia dėmesį, kad patamsėtų šlapimas, pašviesėtų išmatos.
Atsiradus geltai, ligoniams išnyksta kai kurie ligos simptomai, pavyzdžiui, temperatūra normalizuojasi, tačiau išlieka bendras silpnumas, sumažėjęs apetitas. Vėlesnės pacientų apžiūros metu gydytojai dažniausiai nustato, kad jiems yra padidėjęs ir sustorėjęs kepenų kraštas, o kraujyje - padidėjęs bendro bilirubino kiekis ir sumažėjęs leukocitų skaičius.
Reikia atsižvelgti į tai, kad gelta yra tik išorinis hepatito A pasireiškimas ir ja serga ne visi. Daugelis užsikrėtusių žmonių perneša ligą vadinamąja besimptome forma. Vaikams tokių atvejų pasitaiko 90-95%, suaugusiems – 25-50%.
Hepatitas A taip pat turi žaibinę arba žaibinę formą. Taip atsitinka, kai organizmas negali susidoroti su didėjančiais kepenų veiklos sutrikimais. Tai sunki ir pavojinga forma, kuriai būdingas ūminis kepenų nepakankamumas, o kadangi procesas vyksta labai greitai, net ir laiku nukreipus pacientą į gydymo įstaigą, su šia būkle susidoroti labai sunku. Net ir taikant intensyvią priežiūrą, daugiau nei 50% pacientų, sergančių žaibiniu hepatitu, miršta dėl kepenų komos.
Išoriškai žaibinė forma pasireiškia įvairiais centrinės nervų sistemos sutrikimais, atsirandančiais dėl organizme besikaupiančių toksinių produktų veikimo. Pirma, pastebimi nedideli psichikos pokyčiai: greitai keičiasi nuotaika, pacientų elgesys tampa agresyvus. Ir visą šį laiką iš burnos jaučiamas būdingas amoniako kvapas. Ateityje dėl kraujagyslių pažeidimo įvairiuose organuose atsiranda kraujosruvų, atsiranda vėmimas kavos tirščių spalvos, taip pat juodos išmatos. Ateityje atsiranda gilus sąmonės prislėgimas, kuris gali virsti gyvybei pavojinga kepenų koma. Šiai būklei būdingas visiškas sąmonės netekimas, visų jutimo organų funkcijų sutrikimas, medžiagų apykaitos, kraujotakos, kvėpavimo ir refleksų nebuvimas. Laimei, nuo iš viso atvejų žaibinio hepatito A forma neviršija 0,5 proc.
Po ikterinio laikotarpio seka atsigavimo fazė. Šiuo metu pagerėja bendra ligonio būklė, sumažėja odos ir gleivinių pageltimas, pašviesėja šlapimas, išmatos įgauna įprastą spalvą. Taip pat pradeda normalizuotis ir biocheminiai kraujo parametrai. Pirmiausia normalizuojasi bilirubino ir protrombino kiekis, vėliau mažėja kepenų fermentų aktyvumas, o praėjus 20-25 dienoms nuo geltos atsiradimo dažniausiai normalizuojasi visi kraujo tyrimai.
Ši virusinio hepatito A eiga pasireiškia maždaug 90-95% pacientų. Kitais atvejais liga tampa banguota. Tai išreiškiama vienu ar dviem paūmėjimais per 1–3 mėnesius nuo ligos pradžios. Vėlesniais laikotarpiais pasitaiko ir paūmėjimų, tačiau daug rečiau. Esant paūmėjimams, kurie atsiranda pagerėjus, vėl pablogėja bendra paciento būklė, dingsta apetitas, sustiprėja diskomfortas kepenų srityje, patamsėja šlapimas, pasikeičia išmatų spalva, didėja odos geltos intensyvumas, padaugėja kepenų fermentų.
Anikterinės hepatito A formos dažniausiai būna lengvos. Jų trukmė retai viršija vieną mėnesį. Tačiau net ir ilgai sveikstant, liga beveik visada baigiasi visišku pasveikimu. Visi žmonės, kažkada sirgę hepatitu A, įgyja stabilų, dažniausiai visą gyvenimą trunkantį imunitetą šiai hepatito rūšiai.
Hepatitas B
Virusinis hepatitas B pagal patogeno perdavimo būdą, priešingai nei hepatitai A ir E, reiškia vadinamąjį seruminį hepatitą. Tai reiškia, kad tokia liga galite užsikrėsti kontaktuodami su šiuo virusu užsikrėtusių žmonių krauju, seilėmis, sperma, makšties išskyromis, prakaitu ir ašaromis. Užsikrėsti galite tiek nuo ūminiu ir lėtiniu hepatitu B sergančių pacientų, tiek nuo infekcijos nešiotojų, tai yra, sergančių latentine forma. Hepatitas B taip pat pavojingas, nes nuo 2 iki 10% naujai užsikrėtusių suaugusiųjų tampa nuolatiniais viruso nešiotojais. Vaikams šie skaičiai yra dar didesni. Be to, ateityje 20% tokių pacientų susirgs kepenų ciroze, o 30% – pirminiu kepenų vėžiu.
Įdomiausias ir pavojingiausias iš hepatito virusų yra hepatito B virusas (HBV). Nepaisant mažo dydžio, tik 42 nm skersmens, hepatito B virusas turi labai sudėtingą struktūrą. Tai DNR virusas. Viruso apvalkalas pagamintas iš paviršinių antigenų dalelių, todėl šios pavojingos infekcijos buvimą organizme galima atpažinti specialiomis testavimo sistemomis. Tai vadinamasis „Australijos antigenas“ (HBgAg).
Šio viruso tyrimams medikai skiria didžiausią dėmesį. Faktas yra tas, kad hepatitas B kelia rimtą pavojų žmonijai. Kasmet nuo ūminio ar lėtinio hepatito B komplikacijų planetoje miršta daugiau nei milijonas žmonių. Šis virusas yra viena iš pirminio kepenų vėžio priežasčių, taip pat ne mažiau rimtos komplikacijos – kepenų cirozės. PSO duomenimis, kasmet nuo kepenų cirozės miršta apie du milijonai žmonių. Ypač baisu, jei išsivysto žaibinė hepatito B forma, pagal statistiką, gali pasireikšti 0,5-1 proc. Esant tokiai situacijai, šiuolaikinė medicina negali padėti žmogui. Hepatitas B apsunkina kitas ligas, ypač jei jis pasireiškia kaip hospitalinė infekcija.
Pirmasis hepatito B protrūkio aprašymas susijęs su 1883–1884 m., kai 191 iš 1289 žmonių, paskiepytų nuo raupų, Brėmene susirgo gelta. Ligos inkubacinis periodas buvo 60 dienų, o tai rodė užsikrėtimą hepatito virusu per kraują.
Hepatito B virusas yra ypač aktyvus ir atsparus išorinė aplinka. Infekcijai atsirasti pakanka itin mažo infekcinės medžiagos tūrio – 10-7 ml.
Taigi medicinos literatūroje aprašytas „bast hepatito B“ atvejis saugioje Švedijoje slaugos namuose. Pagyvenusių žmonių oda yra plona, o spaudimas skalbimo šluoste gali pažeisti jos vientisumą ir atsirasti kraujo. Jei skalbimo šluostė yra viena visiems, tada yra reali grėsmė HBV protrūkis.
Hepatito B virusu galima užsikrėsti ne tik perpilant kraują ar naudojant nepakankamai sterilius medicinos instrumentus, bet ir su įprastais buities daiktais: skalbimo servetėlėmis, dantų šepetėliais, nosinėmis ir rankšluosčiais. Kiekvienas, neturintis antikūnų prieš virusą, gali užsikrėsti hepatitu B. Dėl to, kad šios ligos klinikinių apraiškų vystymosi inkubacinis laikotarpis gali siekti iki 6 mėnesių, gali būti gana sunku išsiaiškinti viruso infekcijos šaltinį.
Pasak profesoriaus L. I. Shlyakhtenko, 65% pacientų lėtinis hepatitas B yra besimptomis ir dažniausiai nustatomas pažengusia forma. Tokie pacientai gali tapti kitų ligonių hospitalinės infekcijos šaltiniais, o būtent šios kategorijos ligoniai yra savotiškas virusų depas.
Tačiau labiausiai nuo hepatito B kenčia sveikatos priežiūros darbuotojai. Laimei, dėl laiku sukurtų antiepideminių priemonių (donorų ir chirurginių skyrių pacientų kraujo tyrimas dėl hepatito virusų buvimo, vienkartinių instrumentų naudojimas), pastaraisiais metais smarkiai sumažėjo hospitalinių hepatitų atvejų skaičius. Jei 1990 metais iki 50-60% sergančiųjų hepatitu B ir C buvo užsikrėtę ligoninėse, tai 1997 metais – tik 5-17% (Rusijos Federacijos sveikatos apsaugos ministerijos duomenys). Sergamumas hepatitu B tarp pasiskiepijusiųjų sumažėjo 10-30 kartų.
Šiuo metu hepatito B viruso perdavimo mechanizmai ir būdai yra gerai žinomi. Yra du perdavimo būdai: natūralus ir dirbtinis. Ant pav. 3 paveiksle parodyta hepatito B viruso perdavimo schema.
Nuo dešimtojo dešimtmečio pradžios sergamumas hepatitu B Rusijoje išaugo dėl dirbtinių perdavimo būdų už medicinos įstaigų ribų.
Hepatito B ir C daroma ekonominė žala Rusijoje yra didžiulė. Apskaičiuota, kad virusiniais hepatitais B, C, D, E ir G (1998 m.) sergančių pacientų gydymui kasmet išleidžiama apie 700 milijonų rublių.
Ligos priežastys ir jos vystymasis
Hepatito B perdavimo būdai yra panašūs į ŽIV infekcijos perdavimo būdus, tačiau gebėjimas užkrėsti, taip pat ligos perdavimo dažnis yra nepalyginamai didesnis. Hepatitu B galima užsikrėsti pažeidžiant odos ir gleivinių vientisumą, pavyzdžiui, perpylus infekuoto donoro kraują, naudojant blogai sterilizuotus medicinos instrumentus ar priemones kirpyklose ir grožio salonuose. Sukėlėją galima pernešti ir vaisiui įsčiose, jei ji užsikrėtė nėštumo metu. Taip pat virusas gimdymo metu perduodamas iš sergančios motinos naujagimiui. Dažnai šios infekcijos aukomis tampa narkomanai, naudojantys daugkartinius švirkštus.
Hepatito B virusas yra labai užkrečiamas. Infekcija galima tada, kai į sveiko žmogaus kraują patenka labai nedideli ligonio kraujo kiekiai. Užtenka vos 0,1–0,5 milijonosios litro dalies. Be to, užsikrėsti palengvina didesnis viruso išgyvenamumas. Jis pakankamai atsparus nepalankioms aplinkos sąlygoms ir įvairiems fiziniams bei cheminiams poveikio būdams. Taigi, kambario temperatūroje virusas išsilaiko 3 mėnesius, šaldytuve – iki 6 mėnesių, užšaldytas – nuo 15 iki 20 metų, o džiovintoje kraujo plazmoje – iki 25 metų. Verdančiame vandenyje virusas gyvena iki 30 minučių, 1-2% chloramino tirpale - iki 2 valandų, 1,5% formalino tirpale - savaitę. Virusas taip pat atsparus eteriui, ultravioletiniams spinduliams. Tačiau 80 laipsnių etilo alkoholyje hepatito B virusas miršta per 2 minutes. Tačiau tai nereiškia, kad norint to išvengti, reikia piktnaudžiauti alkoholiu.
Hepatito B virusas turi dezoksiribonukleino rūgšties (DNR) ir priklauso hepadnavirusų šeimai, ty virusams, turintiems savo DNR. Hepatito B virusas vadinamas I tipo hepadnavirusu. Yra trijų tipų hepatito B viruso dalelės, kurias galima pamatyti tik elektroniniu mikroskopu. Tarp jų yra Danės dalelės, pavadintos jas atradusio mokslininko vardu, turinčios maždaug 42 nm skersmens apvalkalą. Tada – mažesnės sferinės dalelės, kurių skersmuo nuo 18 iki 22 nm, kurių skaičius dešimtis tūkstančių kartų didesnis už Danės dalelių skaičių. Ir galiausiai, siūlinės dalelės, kurių skersmuo yra apie 20 nm, o ilgis - iki 200 nm.
Iš visų šių dalelių tik Danės dalelės gali užkrėsti ląsteles. Jie turi baltymų ir riebalų apvalkalą, kuriame yra viruso paviršiaus baltymų, vadinamų HBs antigenais. Hepatitu B sergančių pacientų kraujyje jų susikaupia tiek daug, kad HBs antigeno koncentracija pasiekia didžiulį skaičių – 1012/ml. Ši koncentracija galiausiai leidžia gydytojams tiesiogiai nustatyti hepatitą B pagal viruso antigeno kiekį kraujo serume. HBs antigenai nustatomi naudojant fermentinį imuninį tyrimą. Hepatito B viruse taip pat yra dar keli antigenai, pagal kuriuos galima nustatyti viruso buvimą organizme ir atlikti tikslią diagnozę.
Ligos simptomai ir jos eiga
Pirmieji hepatito B simptomai pasireiškia nuo 6 savaičių iki 6 mėnesių po užsikrėtimo ir yra labai panašūs į hepatito A simptomus. Juos galima atpažinti tik atlikus kraujo tyrimą. Pradinis hepatito laikotarpis pasireiškia įprastos ūminės kvėpavimo takų ligos simptomais. Tada atsiranda tipinių požymių: apetito praradimas, pykinimas, vėmimas, skausmas viršutinėje pilvo dalyje, gelta, tamsus šlapimas ir išmatų spalvos pasikeitimas. Naujagimiams hepatitas B 90–95% atvejų yra besimptomis.
Skirtingai nuo hepatito A ir E, hepatitas B turi tiek ūmių, tiek lėtinių formų. Paprastai ūminė forma baigiasi pasveikimu. Tačiau 1-2% atvejų liga perauga į žaibinį hepatitą, nuo kurio mirštamumas siekia 63-93%. Ilgai trunkantis ūminis hepatitas B su 5-10% tikimybe gali virsti lėtiniu hepatitu, kuris savo ruožtu gali sukelti cirozę ir kepenų vėžį. Lėtinės infekcijos tikimybė vaikams nuo 1 iki 5 metų yra 25-50%, o vaikams, kurie gimdymo metu susirgo hepatitu - 90%.
Skirtingai nuo hepatito A sukeltos infekcijos, sergant hepatitu B, kepenų ląstelių, kuriose yra virusinių dalelių, naikinimo procesas yra neaktyvus. Tai neleidžia jiems visiškai išvalyti nuo viruso, o liga tampa vangi, o tai gali sukelti lėtinę formą. Mirštančias kepenų ląsteles pamažu pakeičia jungiamasis audinys, aktyviai veikiančių kepenų ląstelių lieka vis mažiau. Dėl to tam tikru momentu kepenys nustoja normaliai veikti, organizme kaupiasi toksinai, dėl kurių pažeidžiami kiti organai, pirmiausia centriniai. nervų sistema. Šis procesas yra labai ilgas, trunka daug metų ir palaipsniui baigiasi kepenų ciroze.
Pati hepatito B eigą galima suskirstyti į kelis laikotarpius.
Inkubacinis laikotarpis trunka nuo 42 iki 180 dienų, vidutiniškai 60-120 dienų. Šiuo metu liga niekaip nepasireiškia.
Pradinis, arba priešikterinis, virusinio hepatito B laikotarpis yra toks. Pusėje atvejų liga prasideda be reikšmingo temperatūros padidėjimo. Šis laikotarpis trunka nuo 1 iki 2 savaičių, simptomai yra vidutinio sunkumo. 30-35% pacientų naktimis ir rytais stebimas stambiųjų sąnarių skausmas, 10-12% pacientų gali atsirasti odos bėrimų, kurie išlieka 1-2 dienas.
Kitas, ikterinis, periodas paprastai trunka 3-4 savaites ir jam būdingi nuolatiniai ligos simptomai. Šiuo metu kartais gana aštrūs skausmai dešinėje hipochondrijoje, išlieka silpnumas, pablogėja apetitas, dažnai ligonį pykina ir net vemia. 20% atvejų pastebimas odos niežėjimas. Apžiūrėdamas kepenis, gydytojas visada nustato, kad jos yra padidėjusios, kaip taisyklė, tas pats nutinka ir su blužniu. Sunkiais ligos atvejais gali pasireikšti ūminis kepenų nepakankamumas.
Po ikterinio laikotarpio seka atsigavimo fazė. Tačiau visiškai sergantys žmonės pasveiksta tik 75–90 proc. Todėl po tariamo gydymo būtina atlikti papildomą klinikinį tyrimą, siekiant nustatyti galimus organizmo pokyčius.
Lėtinis hepatitas B
Lėtinės hepatito B formos simptomai dažnai būna lengvi. Gydytojas paprastai nustato diagnozę, remdamasis laboratorinių tyrimų ir kepenų biopsijos rezultatais. Lėtinis hepatitas B beveik visada pasireiškia be geltos. Pirmieji ligos požymiai – pacientų skundai nuovargiu, miego sutrikimu, bendros savijautos pablogėjimu, silpnumu, galvos skausmu, bloga tolerancija normaliam fiziniam krūviui, nuovargio jausmas jau ryte, prakaitavimu, linksmumo jausmo stoka po valgio. nakties miegas. Ateityje atsiranda nusiskundimų dėl virškinimo organų darbo, pablogėja apetitas, netoleruojamas riebus maistas, jaučiamas kartumas burnoje, sunkumas skrandžio srityje. Kartkartėmis temperatūra gali pakilti. Pakitimų atsiranda ir kraujo ląstelėse, todėl ant odos lengvai atsiranda nedideli kraujavimai, mėlynės, voratinklinės venos. Taip pat pradeda kraujuoti dantenos, dažnai iš nosies yra kraujo.
Diagnozei nustatyti gydytojai atlieka paciento ultragarsinį tyrimą, biocheminius kraujo tyrimus, kurie padeda aptikti kepenų padidėjimą, kepenų venų susiaurėjimą, tulžies pūslės ir blužnies pažeidimo požymius, rodo fermento alanino aminotransferazės (ALT) padidėjimą. , protrombino indekso sumažėjimas, eritrocitų nusėdimo greičio padidėjimas.
Hepatito B ypatybė yra vadinamasis „sveikas“ HBs antigeno nešiklis. Manoma, kad tai ypatinga lėtinio hepatito B infekcijos forma, kurios mechanizmas slypi viruso gebėjime integruotis į žmogaus kepenų ląstelės genomą, bet ne visiškai integruotis, o tik kaip fragmentas. Tokia integruota virusinė DNR gali būti aptikta atliekant kepenų biopsiją daugeliui žmonių – nuo visiškai sveikų iki pirminiu kepenų vėžiu sergančių pacientų.
Hepatitas C
Virusinis hepatitas C yra sunkiausia iš visų šiuo metu žinomų virusinių hepatitų forma. Iki 1989 m., kai buvo atrastas hepatito C virusas, ši liga buvo įtraukta į vadinamųjų „nei A, nei B“ hepatitų grupę, kuriai priklausė ir hepatitai E, D ir G. Pasaulyje hepatitu C laikomas. viena klastingiausių ir pavojingiausių mūsų laikų ligų. Užsikrėsti labai lengva, o atpažinti galima tik atlikus specialius kraujo tyrimus. Hepatitas pavojingas visų pirma dėl to, kad galiausiai sukelia cirozę ir kepenų vėžį, kurie, laimei, ne visada pasireiškia.
Hepatito C virusas vadinamas „švelniuoju žudiku“. Tokio vardo jis nusipelnė dėl didelio mirtingumo (mirtingumo) ir lėtas srautas su sumažėjusiais simptomais. Hepatito C viruso infekcija dabar yra plačiai paplitusi visame pasaulyje.
Atlikti hepatito C tyrimai parodė, kad ši liga turi daug bendro su hepatitu B: tie patys viruso perdavimo būdai ir ligos šaltiniai, tos pačios rizikos grupės ir ta pati „mirtina eiga“.
Žmogui užsikrėtus hepatito C virusu, organizme įvyksta imunokompetentingų ląstelių (imuninių ląstelių) atsakas, kuriam būdinga antikūnų prieš virusą gamyba. Šiuos antikūnus galima aptikti užsikrėtusio žmogaus kraujyje naudojant specialias tyrimo sistemas. Tiesa, ne visi žmonės, kurių kraujyje yra antikūnų prieš hepatito C virusą, gali būti laikomi sergančiaisiais ūminiu hepatitu C, ypač jei jie neturi klinikinių ligos apraiškų. Tokiais atvejais specialiais metodais jie imasi nuodugnesnio kai kurių paties viruso komponentų (RNR – ribonukleino rūgšties) ištyrimo kraujyje. Tačiau tik per paskutinius 10–15 praėjusio tūkstantmečio metų gydytojai išmoko gerai atpažinti įvairių variantų virusinis hepatitas. O prieš 20 metų tai buvo gana sunku.
Dažniausiai tam pačiam ūminiu hepatitu sergančiam pacientui medikai nustato ir virusą B, ir C virusą, o tai, žinoma, pablogina paciento būklę, ligos eigą ir ateities prognozes. Dėl to, kad hepatito B ir C virusų perdavimo būdai yra vienodi – daugiausia per kraują ir lytinius santykius, šiais virusais dažnai užsikrečia lytiškai plintančiomis ligomis (venerinėmis ligomis) sergantys asmenys. Pacientams, sergantiems piktybinėmis limfomomis, taip pat kyla pavojus užsikrėsti šiais virusais (hepatitu B ir C). Taip yra dėl daugybės įvairių vaistų, vartojamų šiai ligai gydyti, injekcijų. Be to, yra žinoma, kad hepatito C viruso sukeltos infekcijos vystymąsi lydi natūralaus priešnavikinio atsparumo slopinimas, svarbus vaidmuo atsirandančių piktybinių ląstelių „stebėjimo“ ir naviko metastazių atsiradimo procese. Galbūt todėl daugelis mokslininkų pastebėjo didelį hepatito virusais užsikrėtusių pacientų mirtingumą ir sunkesnę krūties vėžio eigą.
Ligos priežastys ir jos vystymasis
Hepatito C virusas, skirtingai nei hepatito B virusas, turi ribonukleino rūgšties ir priklauso flavivirusų šeimai. Jo matmenys yra maždaug 50–70 nm. Kadangi virusas buvo atrastas ne taip seniai, mokslininkai dar nerado galimybės jį kaupti dideli kiekiai už žmogaus kūno ribų. Todėl kol kas neįmanoma ištirti jo savybių laboratorijoje, taigi ir sukurti veiksmingą vakciną, kaip buvo daroma hepatito B viruso atveju. Be to, mokslininkai nustatė, kad šiandien hepatito C virusas turi 6 veislės, sunumeruotos nuo 1 iki 6, ir daugiau nei šimtas potipių, pažymėtų skaičių ir lotyniška raidė, pavyzdžiui, 1a, 2a ir tt Kiekvienas potipis turi savo būdingi bruožai, todėl kaip su jais elgtis gali būti labai skirtinga.
Hepatito C viruso ypatybė yra ir jo kintamumas ligos eigoje, net ir tam pačiam pacientui. Tai padeda virusui atsispirti vaistams ir apsisaugoti nuo organizmo imuninės sistemos. Hepatitas C turi ūminę ir lėtinę ligos formą.
Pagrindinis užsikrėtimo hepatitu C šaltinis yra jau sergantys žmonės, ypač kai nėra ryškių ligos simptomų. Pagrindinė rizikos grupė – narkomanai, kurie narkotikus suleidžia švirkštu. Viruso perdavimas per lytinius santykius nebuvo galutinai įrodytas ir yra vienas iš aktyviausiai aptartų atvejų Pastaruoju metu klausimai apie hepatito C viruso perdavimo mechanizmą.. Manoma, kad užsikrėsti lytinių santykių metu gali tik per gleivinės mikrotraumas. Juk nėra įtikinamų duomenų apie hepatito C viruso buvimą sėklų skystyje ir makšties sekrete.
Vaiko užsikrėtimas hepatitu C nuo motinos yra visiškai įmanomas, nors ir mažai tikėtinas. Tikimybė, kad vaisius ar naujagimis užsikrės motinos, yra ne didesnė kaip 1-5%. Jei infekcija įvyko vaisiaus intrauterinio vystymosi laikotarpiu, pradedant nuo 28 nėštumo savaitės, gimdymo metu arba per pirmąsias 7 vaiko gyvenimo dienas, virusas ilgai išlieka nepastebimas ir pasireiškia tik suaugus.
Hepatito C virusas randamas ir seilėse, tačiau kol kas patikimų duomenų apie galimybę užsikrėsti bučiniais nėra, tačiau viruso perdavimas nuo žmogaus žmogui po įkandimo jau įrodytas. Sveikatos priežiūros darbuotojai taip pat gali užsikrėsti atsitiktinai susilietus su pacientų krauju ar seilėmis, o per užterštus anestezijos vamzdelius galima užsikrėsti nuo paciento iki paciento. Pacientai, kurie nuolat gydomi „dirbtinio inksto“ aparatu, turi didelę infekcijos tikimybę.
Tačiau 20-40% atvejų užsikrėtimo hepatito C virusu priežastys lieka nežinomos, bent jau negali būti siejamos su visais žinomais rizikos veiksniais. Visa tai rodo galimybę hepatito C virusą plisti kitais būdais.
Ligos simptomai ir jos eiga
Hepatito C simptomai nėra aiškiai išreikšti arba jų visai nėra. Dažnai liga aptinkama atsitiktinai, kai žmonės tiriami dėl kitų ligų. Pilnas vystymasis hepatitas C gali užtrukti apie 13 metų, o kepenų nepakankamumo požymiai gali pasireikšti tik kepenų cirozės stadijoje. Iš bendrųjų simptomų būdingiausi yra: užsitęsęs silpnumas ir nuovargis, asteninis sindromas, nedidelis sunkumas dešinėje hipochondrijoje, kuris dažniausiai atsiranda pažeidžiant mitybą ir fizinį krūvį. Tačiau šie simptomai yra nespecifiniai ir gali priklausyti kitoms hepatito rūšims.
Įprastas hepatito C inkubacinis laikotarpis yra 20–150 dienų, tačiau vidutinis – 40–50 dienų. Ligos eigą sąlygiškai galima suskirstyti į tris stadijas – ūminę, latentinę arba latentinę ir reaktyvacijos, tai yra ligos atsinaujinimo, stadiją.
Ūminės fazės trukmė neviršija 6 mėnesių. Liga šiuo metu gali pasireikšti nepastebimai pacientui ir su akivaizdžiais išoriniais apraiškomis. Tačiau dažniausiai ūminis hepatitas C diagnozuojamas atsitiktinai ir jam būdingas gana didelis kepenų transaminazių aktyvumas. Dažnai ALT padidėjimas būna 10 ir daugiau kartų, nesant paciento skundų ir jokių išorinių ligos požymių. Prie ūminio hepatito C simptomų taip pat gali prisidėti intoksikacija, apetito stoka, silpnumas, pykinimas, kartais sąnarių skausmas. Vėliau gali išsivystyti gelta, kuriai atsiradus sumažėja transaminazių aktyvumas. Gali padidėti kepenys ir blužnis. Tačiau apskritai sergant hepatitu C apsinuodijimas ir transaminazių padidėjimas yra mažiau ryškus nei sergant hepatitu A ir B. Ūminė hepatito C fazė gali baigtis pasveikti. Dažniausiai taip nutinka sergant ikteriniu variantu, tačiau sergant hepatitu C – daug rečiau nei sergant hepatitu B.
Hepatitas G labai retai sukelia žaibišką ligos vystymąsi. Tačiau taip gali nutikti, jei tuo pačiu metu esate užsikrėtę hepatito B virusu arba tiems, kurie jau serga kepenų liga, pvz., ciroze, arba po kepenų persodinimo, kai esate gydomi imunosupresantais.
Ūminė hepatito C fazė daugeliui pacientų pakeičiama latentine. Šiuo laikotarpiu virusas gali gyventi organizme metų metus. Latentinė ligos eiga apibūdinama kaip lėtinė. Tai gali trukti iki 10 ar net 20 metų. Kartais lėtinis hepatitas nustatomas jau išsivysčius negrįžtamoms jo formoms. Deja, latentiniu laikotarpiu dauguma pacientų laiko save sveikais, išlieka potencialiais infekcijos šaltiniais.
Gydytojai mano, kad lėtinių hepatito C viruso nešiotojų yra bent du kartus daugiau nei hepatito B viruso nešiotojų.tik šiek tiek padidėja ALT koncentracija ir periodiškai nustatoma hepatito C viruso RNR.. Reikia atkreipti dėmesį į tai, kad hepatito C viruso nešiotojų yra bent du kartus daugiau. latentinė fazė pastebimai sumažėja, kai yra sunkinančių aplinkybių, tokių kaip piktnaudžiavimas alkoholiu, toksinių ir vaistų sukeltas kepenų pažeidimas arba gretutinės ligos.
Pakartotinio užsikrėtimo hepatitu C fazė gali atsirasti tada, kai žmogus jau pamiršta, kad kažkada sirgo. Remiantis statistika, naujas ligos protrūkis pasireiškia vidutiniškai po 14 metų, o kepenų cirozė – po 18. Per šį laikotarpį pasireiškia tokie ligos simptomai kaip vangumas, negalavimas, nuovargis, dažnas darbingumo mažėjimas, nemiga. ypač būdingas mieguistumas dienos metu, sunkumo jausmas dešinėje hipochondrijoje, apetito praradimas. Pacientai taip pat gali pradėti mesti svorį ir šiek tiek pakilti temperatūra. Apžiūrėjus gydytojui nustatomas kepenų padidėjimas ir sustorėjimas, o vėliau – blužnies padidėjimas. Šis etapas vyksta periodiškai keičiantis paūmėjimo ir remisijos stadijoms.
Hepatitas D
1977 metais M.Risetto su bendradarbiais iš hepatitu (gelta) sergančio paciento kraujo išskyrė delta antigeną. Šio tipo hepatitą sukelia D (delta) virusas, kurio dauginimasis žmogaus organizme priklauso nuo hepatito B viruso buvimo.Todėl šios dvi hepatito rūšys yra labai glaudžiai susijusios, sukelia labai sunkią infekciją. Hepatito B ir D virusai gali sunaikinti kepenų ląsteles vienu metu arba paeiliui.
Hepatito D virusu galima užsikrėsti įprastų injekcijų metu, dažniausiai gastroenterologinio ir hepatito profilio ligoninių skyriuose, kuriuose koncentruojasi sergantieji ūminėmis ir lėtinėmis hepatito formomis.
Hepatitas D turi tokius pačius simptomus kaip ir kitų tipų hepatitas. Tačiau sunkesnė ligos eiga stebima, kai hepatitu B sergantys pacientai jau yra užsikrėtę delta hepatito virusu. Pradiniu viruso D prisijungimo laikotarpiu atsiranda organizmo intoksikacijos požymių (silpnumas, apetito stoka, pykinimas, vėmimas). , stiprus pilvo skausmas) nuolat didėja. Gelta su tokia dviguba infekcija išnyksta labai lėtai. Be to, reikšmingas kepenų padidėjimas išlieka ilgą laiką. Dėl to dažnai pasireiškia lėtinis hepatitas aktyvia forma, kuris trunka nuo vienerių iki šešerių metų. Hepatito D viruso pralaimėjimą galima nustatyti specialių tyrimų pagalba, pagal antikūnų buvimą užsikrėtusio žmogaus kraujyje.
Hepatito D virusas yra unikalus defektinis RNR turintis virusas, kuris savo patogeninėmis savybėmis pasireiškia tik esant hepatito B virusui.Genetinė hepatito D analizė atskleidė tris pagrindinius viruso genotipus: I, II ir III. Hepatitas D arba delta hepatitas skiriasi nuo visų kitų virusinio hepatito formų tuo, kad jo virusas pats negali daugintis žmogaus organizme. Tam jam reikalingas „pagalbininkas virusas“, kuris dažniausiai tampa hepatito B virusu. Tuo remiantis hepatitas D gali būti laikomas ne savarankiška liga, o kompanionine liga, kuri apsunkina hepatito B eigą. Kai šie du virusai atsiranda paciento organizme, sunki forma pasireiškia liga, vadinama superinfekcija. Jo eiga primena hepatito B eigą, tačiau komplikacijos yra dažnesnės ir sunkesnės.
Hepatito D virusas – 28–39 nm skersmens sferinė dalelė, susidedanti iš šerdies ir išorinio apvalkalo, suformuoto B viruso paviršinio antigeno. Hepatitu D užsikrečiama tik virusui tiesiogiai patekus į kraują, tada jis kartu su krauju patenka į kepenis. Hepatito D viruso kepenų ląstelių pažeidimo mechanizmas nėra visiškai suprantamas. Tačiau visuotinai pripažįstama, kad tiesioginis citopatogeninis viruso poveikis šiame procese vaidina pagrindinį vaidmenį.
Užsikrėtus hepatito D virusu, pacientui pasireiškia ūminio kepenų pažeidimo ir intoksikacijos simptomai. Daugeliu atvejų liga yra sunkesnė nei užsikrėtus kito tipo hepatito virusu.
Inkubacinio periodo trukmė yra nuo 3 iki 7 savaičių. Ligos priešikterinės fazės simptomai yra panašūs į hepatito B simptomus. Tai nuovargis, vangumas, apetito praradimas, pykinimas, kartais karščiavimas, artralgija ir kt. Superinfekcijos atveju priešikterinis laikotarpis yra trumpesnis nei hepatito B atveju. paprastai tik 4-5 dienas. Daugiau nei pusei šių pacientų 15-32 dieną nuo geltos pradžios pasikartojo transaminazių kiekio padidėjimas, intoksikacijos padidėjimas, skausmas dešinėje hipochondrijoje ir kepenų padidėjimas.
Ūminis hepatitas D gali baigtis pasveikimu arba gali išsivystyti į lėtinį hepatitą. Tačiau lėtinio hepatito D nėra būdingi simptomai. Yra tik keli požymiai, tarp jų gelta, silpnumas, didelės „žvaigždutės“ ant veido, nugaros, viršutinės pečių juostos, kepenų ir blužnies padidėjimas su jų konsistencijos sustorėjimu. Beveik visi pacientai kraujuoja dantenas, dažnai kraujuoja iš nosies, turi polinkį į hematomas. Be to, sergantiesiems lėtiniu hepatitu D, ypač paūmėjimo laikotarpiais, pakinta imunologiniai rodikliai: mažėja T limfocitų, mažėja jų funkcinis aktyvumas. Bendras kursas Liga turi bangų pobūdį su kintančiomis paūmėjimo ir remisijos laikotarpiais.
Įprasčiausias dalykas, susijęs su virusiniu hepatitu, yra tai, kad mokslininkai atranda vis daugiau naujų šio pavojingo sukėlėjo atmainų. Hepatito E ir G virusai jau buvo ištirti.
Hepatitas E
Iki hepatito E viruso atradimo ši liga priklausė vadinamajam „nei A, nei B“ hepatitui, kuris taip pat apėmė hepatitą C, D ir G. Hepatito E viruso plitimo mechanizmas yra toks pat kaip ir hepatitas A. Liga užsikrečiama per vandenį ir nuo sergančio žmogaus, kuris virusą išskiria su išmatomis. Hepatitu E galite susirgti bet kuriame amžiuje, tačiau dažniausiai serga jaunuoliai nuo 15 iki 30 metų. Liga yra rudens-žiemos sezoniškumo ir tik ūminė forma, lėtinė ligos forma neužregistruota. Labiausiai paplitęs Hepatito E virusas buvo gautas šalyse, kuriose yra karštas klimatas ir itin prastas gyventojų aprūpinimas vandeniu.
Šis viruso tipas yra ne A, ne B hepatito grupės atstovas. Šis virusas plinta vandeniu. Vaikai suserga virusiniu hepatitu E. Inkubacinis laikotarpis yra 30-40 dienų. Teisingą diagnozę galima nustatyti atliekant specialius virusinio hepatito žymenų tyrimus. Specifiniai šios ligos gydymo būdai dar nerasta, todėl, kaip ir sergant A tipo viruso sukeliamu hepatitu, taikomas terapinių priemonių kompleksas.Paprastai virusinio hepatito E eiga būna švelnesnė nei virusinio hepatito A.
Iki šiol sukurti veiksmingos apsaugos metodai tik nuo hepatito A ir B virusų.Kiekvienas žmogus turi žinoti, ką jis gali padaryti, kad neužsikrėstų virusiniu hepatitu ne tik namuose, bet ir susirgus. Medicininė priežiūra.
Ligos priežastys ir jos vystymasis
Hepatito E sukėlėjas, kaip ir hepatito A virusas, turi ribonukleino rūgšties ir priklauso RNR turintiems apvalkaliniams virusams. Jo skersmuo kiek didesnis – 32-34 nm. Hepatito E virusas yra mažiau atsparus šiluminiam ir cheminiam poveikiui nei hepatito A virusas. Specifiniai laboratoriniai hepatito E požymiai – IgM klasės antikūnų (anti-HEV IgM) nustatymas kraujo serume, aptiktas fermentiniu imunologiniu tyrimu ūminiu ligos periodu.
Jei, norint užsikrėsti hepatitu A, teoriškai pakanka su maistu ar vandeniu į organizmą atnešti tik vieną virusą, tai sergant hepatitu E užsikrėsti būtinų virusų skaičius turėtų būti gana didelis. Štai kodėl hepatitu E retai užsikrečiama per nešvarias rankas, daug dažniau – per vandens sistemas. Hepatitą E taip pat perneša kiaulės ir jį gali perduoti gyvūnas žmogui per maistą.
Ligos eigos sunkumas priklauso nuo to, kiek pažeistos kepenų ląstelės. Hepatitas E yra dažnesnis mirtys nei sergant hepatitu A ir ūminiu hepatitu B.
Iki 5% pacientų miršta. Hepatitas E ypač pavojingas nėščiosioms, kurioms daugiau nei 60% atvejų pasireiškia ūmi forma. Daugiau nei 20% hepatito E atvejų nėščioms moterims yra mirtini.
Ligos simptomai ir jos eiga
Inkubacinis laikotarpis trunka nuo 20 iki 65 dienų, vidutiniškai – apie 35 dienas. Hepatito E, kaip ir hepatito A, eigą galima suskirstyti į kelis etapus.
Pradinis, arba preikterinis, laikotarpis yra 5-6 dienos. Liga prasideda laipsnišku virškinimo sutrikimu, bendros savijautos pablogėjimu, kai kuriais atvejais trumpam pakyla temperatūra. Hepatito E simptomai yra panašūs į hepatito A simptomus, išskyrus staigų temperatūros padidėjimą. Pabaigoje pradinis laikotarpis pacientams didėja apetito stoka, bendras silpnumas, pykinimas, skaudantys skausmai dešinėje hipochondrijoje ir „įsiurbimas į skrandžio duobę“.
Kitas, ikterinis, hepatito E periodas trunka 2-3 savaites ir, skirtingai nei hepatitas A, pasižymi tuo, kad prasidėjus geltai ligonių sveikata negerėja. Vidutinės ir sunkios ligos formos yra daug dažnesnės. Hepatitas E ypač sunkus nėščioms moterims antroje nėštumo pusėje. Jų liga 20–25% atvejų gali įgauti piktybinę žaibinę eigą, tai yra, žaibiškai, greitai vystantis kepenų ląstelių pažeidimui ir ūminiam kepenų nepakankamumui. Tokiu atveju padidėja eritrocitų irimas. Dažnai liga būna mirtina, tačiau net ir mamai pasveikus vaisius beveik visada miršta.
Hepatito E atsigavimo laikotarpis įvyksta praėjus 2–4 savaitėms nuo ligos pradžios. Jei komplikacijų nebuvo, prasideda laipsniškas atvirkštinio proceso vystymasis iki visiško paciento pasveikimo. Susirgus hepatitu E susiformuoja gana stabilus imunitetas, tačiau, skirtingai nei hepatito A, jis nėra visą gyvenimą trunkantis.
Hepatitas G
Hepatito G virusas buvo atrastas visai neseniai, 1995 m., todėl iki šiol jo savybės mažai ištirtos. Tačiau mokslininkai visame pasaulyje aktyviai tęsia savo tyrimus ir jau pasiekė tam tikrų rezultatų. Pavyzdžiui, hepatitas G turi daug bendro su hepatitu C. Juo taip pat užsikrečia sergantis žmogus sveikam žmogui per kraują, lytiniu būdu arba nuo užsikrėtusios motinos vaikui. Inkubacinis laikotarpis yra nuo 2 savaičių iki 6 mėnesių.
Hepatito G virusas yra visur, tačiau pranešama, kad jis nėra toks mirtinas kaip kitos hepatito formos. Pavyzdžiui, liga yra lengvos eigos ir jai nebūdinga cirozės ir kepenų vėžio išsivystymas, būdingas hepatitui C.
Hepatito G virusas turi ribonukleino rūgšties, priklauso flavivirusų šeimai ir turi 5 genotipus. Dažniausiai hepatitas G pasireiškia besimptome forma su normaliais biocheminiais kraujo parametrais. Dėl to jis panašus į hepatito C virusą. Kai kurių mokslininkų teigimu, hepatitas G yra mišri infekcija su hepatitu C, todėl pastarojo eiga pasunkėja. Ūminio hepatito G eiga gali baigtis ir pasveikimu, ir perėjimu į lėtinę formą.
Kaip išvengti virusinio hepatito?
Vienintelis veiksmingas ir patikimas būdas apsaugoti save ir savo vaikus nuo virusinio hepatito A ir B yra skiepai. Siekiant išvengti hepatito A tiek Rusijoje, tiek daugelyje pasaulio šalių, naudojamas imunoglobulinas. Šis vaistas gaunamas iš donorų kraujo. Tai apsauginių baltymų (antikūnų) koncentratas, kuris neutralizuoja virusą. Rusijoje taip pat naudojamas imunoglobulinas su dideliu antikūnų kiekiu. Yra įrodymų, kad jis yra veiksmingesnis už įprastą vaistą.
Tačiau hepatito profilaktika imunoglobulinų pagalba nebuvo tokia patikima, kaip norėtųsi. Be to, antivirusiniai antikūnai, suleisti į raumenis, kraujyje cirkuliuoja tik 4-6 mėnesius, po šio laikotarpio žmogus vėl tampa neapsaugotas nuo viruso. Todėl tik vakcinacija gali patikimai ir ilgą laiką užkirsti kelią virusinei geltai.
Jei pasiskiepysite, artimiausioje ateityje nebijosite bent dviejų virusų - A ir B, nes šiuo metu yra kuriamos ir naudojamos vakcinos, apsaugančios nuo šių hepatito variantų. Vienintelė kliūtis – didelė šių vakcinų kaina. Nors sveikata ar gyvybė apskritai neįkainojama.
Rusijoje dar visai neseniai buvo tik importinė vakcina nuo hepatito A, todėl viena jos dozė buvo įvertinta 35 JAV doleriais. Tačiau 2000-ųjų pabaigoje tapo žinoma, kad turime vietinę vakciną, ir yra vilties, kad ji nuo užsienio skirsis tik kaina, o ne kokybe. Ši vakcina vadinama Hep A-in-VAK.
L. A. Tarasevičiaus Maskvos valstybiniame medicininių biologinių preparatų standartizacijos ir kontrolės tyrimų institute atlikti tyrimai parodė, kad ligonius skiepijus tris kartus kas 0-1-2 mėn., vakcina buvo saugi ir pasižymi dideliu profilaktiniu veiksmingumu. Tai nužudytų, išgrynintų hepatito A virusų mišinys. Vakcina švirkščiama į raumenis. Daugumoje Rusijos regionų vakcinacija nuo hepatito A vykdoma komerciniais pagrindais.
Didelė pažanga padaryta ir hepatito B prevencijos srityje Rusijoje. Be daugybės importuotų vaistų, buvo sukurta ir sėkmingai naudojama vietinė vakcina. Hepatito B vakcina gaminama naudojant pažangiausias technologijas, joje nėra kraujo ar paties viruso. Atsižvelgiant į pastarąją aplinkybę, vakcinacija negali sukelti ligos. Visas vakcinacijos kursas susideda iš trijų skiepų, kurie atliekami pagal tam tikras schemas. Dažniausiai iš jų:
0-1-6 mėn. Taigi apsauginis hepatito B viruso antikūnų lygis paskiepyto žmogaus organizme pasigamina tik po 6 ir daugiau mėnesių nuo skiepijimo pradžios. Be to, visi vaikai, gimę motinų, užsikrėtusių ar sergančių hepatitu B, skubiai skiepijami nuo šio viruso tiesiog pirmosiomis gyvenimo valandomis. Tuo pačiu metu vaikams skiriamas imunoglobulinas nuo hepatito B.
2000 metais šį vaistą pirmą kartą išleido Sankt Peterburgo bakterijų preparatų valstybinė įmonė. L. Pasteras. Imunoglobulinas – tai paruoštų antikūnų koncentratas, gaunamas iš ištirtų ir paskiepytų donorų kraujo. Šie antikūnai turėtų apsaugoti naujagimį tuo metu, kai susidaro jo paties antikūnai prieš virusą, ir šis laikotarpis gali būti nuo dviejų iki keturių mėnesių.
Savaime suprantama, kad skiepijimas nuo hepatito yra mokamas. Konservatyviausiais skaičiavimais, vakcinacija nuo hepatito B Rusijos piliečiui gali kainuoti 600 ar daugiau rublių. Iki šiol nėra patikimos apsaugos nuo kitų veislių hepatito. Todėl, jei nesate visiškai paskiepyti nuo hepatito arba buvote paskiepyti nuo hepatito B, bet neturite imuniteto kitoms viruso atmainoms, verta atsiminti šiuos dalykus:
Būdami ligoninėje turite atsiminti, kad sterilumas matomas tik ten, todėl privalote laikytis asmeninės higienos taisyklių (pirmiausia dažniau plauti rankas), nenaudoti šukų, rankšluosčių, skutimosi reikmenų ir kitų namų apyvokos daiktų. tavo kambario draugas; . jei vaisius atvežamas į ligoninę, prieš valgant juos reikia gerai nuplauti; . jei lankėtės procedūrų kabinete, įsitikinkite, kad visos manipuliacijos atliekamos vienkartiniais instrumentais; . moterims bus saugiau apsilankyti pas ginekologą, kad įsigytų savo ginekologinį rinkinį (veidrodį, pirštines ir pan.). Rinkinį galima nusipirkti vaistinėje arba parduotuvėse, kuriose parduodamos pacientų priežiūros prekės; . jei jums reikia odontologo pagalbos, įsitikinkite, kad visos manipuliacijos atliekamos naudojant individualų įrankių rinkinį; . nedvejodami klauskite gydytojo, kaip sterilizuojami daugkartiniai instrumentai, nes Mes kalbame apie savo sveikatą!
Jei atsiminsite šiuos paprastus patarimus, turėsite didesnę galimybę nesusirgti hepatitu.
Jei nepavyko išvengti užsikrėtimo virusiniu hepatitu, po gydymo ir išrašymo iš ligoninės daug kas priklausys nuo jūsų. Būtina griežtai laikytis gydytojo rekomendacijų, kad būtų išvengta ūminio hepatito perėjimo į lėtinę formą, kad normalizuotųsi imuninės sistemos funkcija ir kepenų veikla.
Pirmąjį mėnesį po gydymo ligoninėje nuo ūminio virusinio hepatito naudinga kartą per savaitę atlikti dubazh (akląjį kepenų zondavimą). Po mėnesio procedūrą galima daryti rečiau, tik kartą per mėnesį. Tai padės išvengti proceso paūmėjimo.
Dubažas atliekamas ryte tuščiu skrandžiu. Norėdami tai padaryti, turite turėti 1 stiklinę šilto mineralinio vandens be dujų (Essentuki Nr. 4, 17, Naftusya, Jermuk, Slavyanskaya, Smirnovskaya), pusę stiklinės razinų ar kitų saldžių džiovintų vaisių, medaus arba kaitinimo pagalvėlę. .
Dubažas draudžiamas sergant tulžies akmenų liga!
Būtina gulėti ant dešinio šono ir gerti mineralinį vandenį mažais gurkšneliais 30 minučių, valgant džiovintus vaisius. Po to ištepkite dešiniosios hipochondrijos vietą medumi arba padėkite šiltą kaitinimo pagalvėlę. Naudojant medų, ištepta odos vieta turi būti padengta vaško popieriumi. Išbūkite šioje pozicijoje dar apie dvi valandas. Jei pasibaigus procedūrai išmatų nėra, reikia atlikti valomąją klizmą.
Norėdami atlikti dubazh (rekomendavus profesorei Lesiovskaya E.E., 2000), vietoj mineralinio vandens galite naudoti holosą (gegužės laukinę rožę), kurios dozė yra 1 arbatinis šaukštelis 100 ml virinto šilto vandens. Tam gali tikti ir 200 ml 1-2 % Karlovy Vary druskos tirpalo arba 100 ml 20 % sorbitolio (arba ksilitolio) tirpalo arba 100 ml 10-25 % šilto magnio sulfato tirpalo.
Pagrindiniai gydymo principai
Virusinio hepatito gydymas skirtingi tipai turi daug bendro. Taip yra visų pirma dėl to, kad visiems virusams, sukeliantiems šią infekciją, yra vienas pagrindinis pažeidimo objektas – kepenų ląstelės (hepatocitai). Todėl ligos vystymasis daugeliu atžvilgių vyksta pagal panašų scenarijų. Pagrindiniai lėtinio virusinio hepatito gydymo principai yra: tęstinumas, kompleksiškumas, taip pat individualus požiūris į vaistų skyrimą.
Ankstyva įvairių virusinių hepatitų diagnozė ir tinkamas gydymas žymiai padidina paciento galimybes visiškai pasveikti. Tačiau visi be išimties susirgę ūminiu virusiniu hepatitu gydomi ligoninių infekcinių ligų skyriuose. Hepatitais A ir E sergantys pacientai apgyvendinami atskirai nuo užsikrėtusių hepatitu B, C ir D. Tai daroma siekiant neįtraukti kito viruso į organizmą ir nepasunkinti ligos.
Būdami ligoninėje su diagnoze „ūminis virusinis hepatitas“, pacientai, sergantys lengva ir vidutinio sunkumo ligos eiga, privalo laikytis pusės lovos režimo, o sunkios – lovos režimo. Horizontali kūno padėtis pagerina kepenų aprūpinimą krauju ir pagreitina atsistatymo procesus jose. Per šį laikotarpį gydantis gydytojas skiria įvairius enterosorbentus, kad iškrautų kepenis nuo toksinų. Tai gali būti mikrokristalinė celiuliozė arba ANKIR-B, hidrolizinė celiuliozė – polifepanas, biligninas, granuliuoti anglies sorbentai, tokie kaip SKN-P, KAU, SUGS ir pan. Tuo pačiu, siekiant pagerinti bendrą kepenų ir viso organizmo veiklą, atsižvelgiant į paciento būklę, skiriami įvairūs multivitaminai. Tarp jų, pavyzdžiui, Hexavit, Undevit, Dekamevit ir kt.
Pacientai, sergantys virusiniu hepatitu, turi griežtai laikytis Bendrosios taisyklės higiena, įskaitant burnos ir odos higieną. Jei oda pradeda dažnai niežėti, ją reikia nušluostyti maistinio acto tirpalu, praskiestu santykiu 1:2, arba 1% mentolio alkoholio tirpalu. Karštas dušas yra naudingas prieš miegą. Pacientams taip pat svarbus išmatų reguliarumas, nes jo uždelsimas prisideda prie toksinių medžiagų kaupimosi organizme. Turėtumėte stengtis, kad kėdė būtų kasdien, o jei ji vėluoja, nakčiai galite gerti vaistažolių vidurius, magnio sulfatą ar maisto sorbitolį.
Ligonio būklei pablogėjus, esant reikalui, prie jau išrašytų vaistų skrandžio ir kasos virškinimo funkcijai sustiprinti galima pridėti pepsidilio, abomino, festalio, panzinormo ir kitų fermentų preparatų. Taip pat per lašintuvą galima suleisti gliukozės tirpalo mišinį su askorbo rūgšties, insulino ir riboksino tirpalu. Naudinga griežtam lovos poilsiui kvėpavimo pratimai ir masažas.
Pacientams, sergantiems sunkiu virusiniu hepatitu, reikalinga intensyvi priežiūra. Jie turi patekti į kraujo plazmos baltymus ir kraujo pakaitalus arba specialius tirpalus, skirtus kepenų nepakankamumu sergantiems pacientams gydyti. Be to, gydymas deguonimi skiriamas pagal aukštas kraujo spaudimas slėgio kameroje, o iškilus tiesioginei grėsmei pacientų gyvybei, jie perkeliami į reanimacijos skyrių.
Medicininis gydymas
Virusai yra hepatito sukėlėjas, o tai reiškia, kad pacientų gydymo metodai bus kova su virusais ir bus vadinami antivirusine terapija. Visomis procedūromis bus siekiama pašalinti hepatito priežastis ir užkirsti kelią ligos perėjimui iš ūminės ligos formos į lėtinę.
Sergant virusiniais hepatitais A ir E, kuriems būdinga ūmi, bet beveik visada gydoma ligos eiga, antivirusiniai vaistai dažniausiai neskiriami. Kitais atvejais naudojami dviejų klasių antivirusiniai vaistai: chemoterapiniai vaistai, dar vadinami sintetiniais nukleozidais, ir interferonai. Dažniausiai naudojami chemoterapiniai vaistai yra retroviras ir famcikloviras. Kalbant apie interferonus, jie apima vaistus, kurių sudėtyje yra apsauginių baltymų, kuriuos gamina įvairios ląstelės. Žmogaus kūnas kaip atsakas į virusinę infekciją. Šie vaistai yra universalūs ir gali užkirsti kelią įvairiausių virusų dauginimuisi ląstelėse. Yra trys pagrindinės interferonų klasės, žymimos graikiškomis raidėmis alfa, beta ir gama. Alfa-interferoną gamina leukocitai, beta-interferoną - fibroblastai, o gama-interferoną - imuninės sistemos ląstelės - makrofagai. Šiuo metu lėtiniam hepatitui B ir C gydyti naudojamas tik alfa interferonas.
Vietoj interferonų gali būti skiriami jų induktoriai, tai yra vaistai, kurie prisideda prie jų pačių interferono gamybos organizme. Tai apima neovirą arba cikloferoną ir amiksiną. Tačiau kai kuriems pacientams interferonas sukelia šalutiniai poveikiai. Dažniausiai pasireiškia karščiavimas, bendras silpnumas, galvos skausmas, apetito praradimas, raumenų ir sąnarių skausmai, prakaitavimas. Apskritai simptomai būdingi gripui. Taip pat pažeidžiama skydliaukė.
Sergant lėtiniu hepatitu B, skiriamas alfa interferonas. Tačiau didesnį poveikį galima pasiekti, jei interferonas derinamas su jo induktoriais arba sintetiniais nukleozidais. Lėtinio hepatito D atveju gydymas taip pat atliekamas alfa-interferonu, derinant jį su sintetiniais nukleozidais. Sintetiniai nukleozidai yra lamivudinas, adefoviras ir tenofoviras.
Tačiau mokslas nestovi vietoje. Šiuo metu veiksmingesniam virusinio hepatito gydymui sukurti vaistai, kurių sudėtyje yra interferono, chemiškai surišto su didelės molekulinės masės polimeru – polietilenglikoliu. Šie vaistai vadinami pegiliuotais interferonais. Jų naudojimas leidžia sulėtinti interferono išsiskyrimą organizme ir padidinti jo veikimo trukmę.
Hepatito C gydymas
Virusinis hepatitas C yra sunkiausia ligos forma iš visų šiuo metu žinomų virusinio hepatito tipų. Todėl apie šios ligos gydymą kalbėsime atskirai.
Hepatito C gydymas reikalauja griežtai individualaus požiūrio į pacientą. Žodžiu, čia atsižvelgiama į viską: paciento amžių, jo toleranciją Vaistai, nepageidaujamo šalutinio poveikio, susijusio su gydymu, buvimas ir pasireiškimo laipsnis, ligos trukmė, viruso tipas ir daug daugiau. Svarbus sėkmingo gydymo užbaigimo aspektas – sąmoningas paciento noras gydytis, taip pat optimistiškas požiūris į būsimą ilgą ir atkaklią kovą už savo sveikatą.
Vaistus nuo hepatito C galima suskirstyti į keletą grupių.
Pirmajai vaistų grupei priklauso rekombinantiniai ir natūralūs alfa-interferonai: žmogaus leukocitų interferonas, velferonas, viferonas, reaferonas, roferonas-A, introi-A, interalas, realdironas ir kt. Jų priešprieša ligai grindžiama virusų dauginimosi slopinimu ir organizmo imuninės sistemos stimuliavimu.
Antroji grupė apima atvirkštinės transkriptazės inhibitorius. Tarp jų yra nukleozidų analogai, tokie kaip lamivudinas, acikloviras, ribavirinas, rebetolis, ribamidilas, vidarabinas, lobukaviras, sorivudinas ir kt. Šios medžiagos blokuoja viruso DNR ir RNR sintezę, pakeičia natūralius nukleozidus ir taip slopina viruso dauginimąsi.
Trečiąją grupę sudaro interferonogenai cikloferonas, neoviras, rimantadinas, amantadinas ir kt. Jų veikimo mechanizmas yra skatinti organizmą gaminti papildomą kiekį savo interferonų.
Kadangi hepatito C virusas buvo išskirtas tik 1989 m., jo savybės nėra iki galo ištirtos, vadinasi, universalios priemonės šiai ligai gydyti nėra. Kartu su tradiciniais vaistais nuo hepatito C, kaupiantis informacijai apie hepatito C virusą, pasaulyje atsiranda vis daugiau naujų vaistų. Pavyzdžiui, naujausių klinikinių tyrimų duomenimis, kombinuotas gydymas nitronu A ir ribavirinu gali būti vienintelis būdas išgelbėti daugumą pacientų. Įdomi kryptis yra interferono vartojimas kartu su geležies kiekio kraujyje sumažėjimu dėl kraujo nuleidimo. Neseniai paskelbti duomenys rodo vilčių teikiančius tokio gydymo rezultatus. Geležies kiekio sumažėjimas savaime lemia reikšmingą ALT aktyvumo kraujyje sumažėjimą.
Visai neseniai mokslininkai išsiaiškino, kad virusų dauginimuisi reikalingi specialūs fermentai – proteazės. Tai reiškia, kad vaistų, kurie blokuoja jų veiklą, vartojimas gali būti tikras proveržis gydant hepatitą C. Jų paieškai atlikti tyrimai aktyviai atliekami ir gali būti, kad artimiausiu metu šie vaistai bus rasti.
Reabilitacinis virusinio hepatito gydymas
Virusinis hepatitas yra viena iš tų ligų, kurios rimtai kenkia sveikatai, ir toli gražu neįmanoma iš karto pasveikti, nes kepenų ląstelės pamažu atkuria savo veiklą. Todėl norint normalizuoti kepenų veiklą, būtina atlikti specialų atkuriamąjį gydymą, vadinamą reabilitacija. Toks gydymas yra būtinas siekiant užkirsti kelią neigiamam ligos vystymuisi pacientams, kurie atsigauna nuo virusinio hepatito. Tam naudojamos specialios sanatorijos arba infekciniai ir terapiniai skyriai. gydymo įstaigos. Asmuo turi būti reabilitacijoje tris savaites po lengvos ligos formos ir per mėnesį po vidutinio sunkumo ligos formos.
Pacientui patekus į reabilitacijos skyrių atliekamas išsamus ištyrimas, atliekami visokie laboratoriniai tyrimai. Kitą dieną pacientas pradeda įvairias procedūras, kurias skiria gydantis gydytojas. Griežtas režimo įgyvendinimas yra reabilitacijos priemonių pagrindas. Tai dietinė mityba, vitaminų terapija, vaistai, fizioterapiniai pratimai su fizinio lavinimo elementais, kineziterapija ir ergoterapija.
Po reabilitacinio gydymo tolesnė virusiniu hepatitu sirgusių žmonių reabilitacija atliekama sanatorijoje. Čia į reabilitacijos priemonių kompleksą įeina šie elementai: medicininė mityba, gydymas mineraliniai vandenys, balneoterapija, tai yra išorinis gydymas natūraliais arba dirbtinai paruoštais mineraliniais vandenimis, termoterapija, fizioterapija, kineziterapijos pratimai, klimato terapija, psichoterapija, dispanserinis stebėjimas.
Prevencija
Hepatito A prevencija
Yra dviejų tipų hepatito A profilaktika: nespecifinė ir specifinė. Nespecifinė prevencija – tai asmeninės higienos taisyklių laikymasis, švaros palaikymas namuose, kova su buitiniais vabzdžiais, ypač musėmis. Visiškai nepriimtina, kad musės galėtų laisvai patekti į paciento kambarį ir sėdėti ant jo daiktų bei maisto likučių. Didelę reikšmę prevencijos srityje turi ir visuomenės higiena: reguliarus gatvių valymas, savalaikis šiukšlių išvežimas, kova su žiurkėmis. Reikia atsiminti, kad sergantieji hepatitu A yra pavojingi aplinkiniams nuo pirmos ligos dienos. Todėl tokius žmones reikia kuo greičiau izoliuoti, o įtarus ūminį hepatitą A, gydytojas nedelsiant paguldys ligonį į infekcinių ligų skyrių.
Jei žmogus, kuriam įtariamas virusinis hepatitas, yra priverstas likti namuose, jį reikia kuo labiau izoliuoti nuo šeimos narių. Tokius ligonius slaugantys namiškiai turėtų ypač atidžiai laikytis asmeninės higienos taisyklių, o įeidami į ligonio kambarį apsirengti chalatu ar specialiais drabužiais. Pacientas turėtų turėti atskirus indus, priežiūros priemones, vaikai – žaislus. Kiekvieną dieną juos reikia apipilti verdančiu vandeniu, tada 30 minučių nuleisti į baseiną su 2% chloramino tirpalu, tada nuplauti svarus vanduo ir sausas. Kambario, kuriame yra pacientas, grindis reikia plauti kasdien karštu vandeniu. Pacientui apsilankius tualete, unitazas dezinfekuojamas 10-20% baliklio tirpalu.
Be to, kas išdėstyta pirmiau, reikia atsiminti dar keletą paprastų taisyklių, kad išvengtumėte hepatito A plitimo:
Pacientai, nepaisant ligos sunkumo, labiausiai užkrečiami inkubacinio periodo pabaigoje ir visą priešakterinį laikotarpį. Atsiradus geltai, jie praktiškai nėra pavojingi kitiems; . lėtinio hepatito paūmėjimo metu pacientas taip pat išskiria virusą su šlapimu ir išmatomis, todėl yra pavojingas aplinkiniams; . visi, artimai bendraujantys su sergančiuoju hepatitu, turi būti prižiūrimi gydytojo 45 dienas; . siekiant išvengti komplikacijų ir ligos perėjimo į lėtinę formą, ūminėje ligos fazėje ir pirmuosius 6-12 mėnesių po pasveikimo būtina griežtai laikytis gydytojo rekomenduotos dietos, atsisakyti alkoholio ir kuo mažiau vartoti. fizinė veikla.
Specifinė hepatito A profilaktika yra skiepai. Iki šiol tai yra veiksmingiausias būdas su tuo susidoroti. Skiepijimas ypač reikalingas vaikams, jiems žaidžiant Pagrindinis vaidmuo plintant hepatitui A. Praėjus mėnesiui nuo vakcinos įvedimo, vaikų ir paauglių antikūnų lygis siekia 94-98 proc. Tada pamažu, per metus, antikūnų lygis krenta. Po 6-12 mėnesių atliekama antra vakcinacija, kuri sukelia stiprų organizmo imuninį atsaką ir suteikia apsaugą nuo hepatito A viruso mažiausiai 20 metų.
Prevencinės priemonės, atliekamos naudojant imunoglobuliną, yra daug mažiau veiksmingos. Apsauga nuo hepatito A atsiranda tik 85% atvejų ir nepalyginamai trumpiau: nuo 3 iki 5 mėnesių.
Be vaikų, nuo hepatito A turėtų būti skiepijami žmonės, kuriems yra didelė rizika užsikrėsti ir susirgti, pavyzdžiui, keliaujantys į labai užkrėstas zonas, įskaitant kariuomenę, sveikatos priežiūros darbuotojus ir tuos, kurie serga lėtinėmis kepenų ir kraujo ligomis. .
Hepatito B prevencija
Taip pat yra dviejų tipų hepatito B profilaktika: nespecifinė ir specifinė. Nespecifinė profilaktika apima priemones, pirmiausia skirtas apsisaugoti nuo tiesioginio sąlyčio su kitų žmonių krauju. Mikroskopiniais kiekiais kraujo gali likti ant bet kokių pacientams priklausančių daiktų. Štai kelios taisyklės, taikomos nespecifinei hepatito B profilaktikai:
Atliekant injekcijas naudokite tik vienkartinius švirkštus; . nenaudokite kitų žmonių manikiūro aksesuarų, skustuvų ir dantų šepetėlių; . nenešiokite kitų žmonių auskarų, o ausis kiškite tik į vidų gydymo įstaigos arba grožio salonai; . pasidaryti tatuiruotę rekomenduojama tik gerą reputaciją turinčiuose grožio salonuose; . sekso metu naudoti prezervatyvus. Vakcinacija taip pat yra specifinė hepatito B profilaktika. Tam yra dviejų tipų vaistai: vakcina ir žmogaus imunoglobulinas su didele antikūnų prieš HBs antigeną koncentracija. Vakcina gali užtikrinti ilgalaikę apsaugą ir skiepijama vieną ar du kartus. Imunoglobulinas apsaugo 3-6 mėnesius ir naudojamas, kai būtina atlikti antrinę hepatito B profilaktiką.
Medicinos darbuotojai, turintys nuolatinį kontaktą su krauju ir jo komponentais, pavyzdžiui, chirurgai, akušeriai-ginekologai, laborantai, odontologai, kraujo priežiūros įstaigų, hemodializės centrų personalas ir kt. Medicinos institutų ir mokyklų studentai prieš baigdami studijas turi pasiskiepyti ir pradėti praktiką; . hemodializės, hematologijos, onkologijos, tuberkuliozės skyrių pacientai; . asmenys, kuriems reguliariai perpilamas kraujas, jo komponentai; . žmonės, vartojantys narkotikus į veną; . vyrai, turintys lytinių santykių su vyrais, biseksualūs asmenys, seksualiai aktyvūs vyrai ir moterys, sergantys lytiškai plintančiomis infekcijomis; asmenys, gyvenantys nerūpestingą seksualinį gyvenimą; . kaliniai; . pacientams, sergantiems lėtinėmis kepenų ligomis; . ŽIV infekuotas.
Naujagimių vakcinacija vykdoma vadovaujantis Rusijos Federacijos sveikatos apsaugos ministerijos 2001-06-27 įsakymu Nr.229. Naujagimiai skiepijami per pirmąsias 12 valandų po gimimo, antrasis skiepijimas turėtų būti po mėnesio, trečiasis – po 6 mėnesių.
Vaikai, gimę motinų, nešiojančių hepatito B virusą arba sergančių trečiuoju nėštumo trimestru, skiepijami keturis kartus: pirmą kartą per pirmąsias 12 valandų po gimimo, antrą kartą po mėnesio, trečią kartą po 2 mėnesių po gimimo, ir ketvirtą kartą – sulaukus vienerių metų.
Hepatito B ir D virusai yra glaudžiai susiję, todėl visos prevencinės priemonės skirtos sumažinti sergamumą hepatitu B, tuo pačiu mažina hepatito D plitimą.
Hepatito C prevencija
Kovos su virusiniu hepatitu C sudėtingumas slypi tuo, kad trūksta vaistų specifinei jo profilaktikai. Nepaisant daugybės tyrimų, atliktų visame pasaulyje, didelės pažangos kuriant vakciną dar nepasiekta. Taip yra visų pirma dėl didelio hepatito C viruso kintamumo: didelio viruso genotipų ir serotipų skaičiaus. Tačiau hepatito C prevencija vis dar įmanoma. Prevencinės priemonės apima šias priemones:
Kokybiškas ir savalaikis kraujo tyrimas laboratoriniais metodais; . vienkartinių švirkštų ir kitų medicininių instrumentų naudojimas; . nesant vienkartinių medicinos instrumentų, daugkartinius instrumentus būtina kruopščiai sterilizuoti; . sumažinti kraujo perpylimų skaičių iki minimumo; . didinant bendrą medicinos darbuotojų profesinį lygį.
Pacientai, užsikrėtę hepatito C virusu, turi būti paskiepyti ir nuo hepatito A ir B, priešingu atveju, užsikrėtus šiais virusais, hepatito C eiga bus daug sunkesnė.
Vakcinos nuo hepatito G dar nėra, todėl norint apsisaugoti nuo užsikrėtimo hepatito G virusu reikia laikytis tų pačių taisyklių kaip ir virusinio hepatito C profilaktikai.
Hepatito E profilaktika
Vakcina nuo virusinio hepatito E dar nesukurta, todėl pagrindinis šio tipo hepatito profilaktikos dalykas bus socialinių ir gyvenimo sąlygų bei visų pirma vandens tiekimo gerinimas, taip pat priemonės, neleidžiančios užsikrėsti išmatomis. Galima naudoti imunoglobuliną, tačiau jame turi būti anti-HEV. Prie virusinio hepatito E prevencijos prisidės ir sanitarinės ir higienos priemonės nuo virusinio hepatito A.
Toksinis hepatitas
Toksinis hepatitas – tai hepatitas, kurį gali sukelti beveik bet kokios cheminės medžiagos, įskaitant metalus, taip pat narkotikai ir alkoholis. Cheminės medžiagos gali sukelti tiek ūminį, tiek lėtinį kepenų pažeidimą, o tokios medžiagos kaip dichloretanas, anglies tetrachloridas, chloroformas dažniausiai turi tiesioginį hepatotoksinį poveikį, o acto rūgštis, arsenas, vario sulfatas hepatocitų veiklą veikia netiesiogiai, sutrikdydamas jų homeostazę.
Insekticidai gali patekti į organizmą per kvėpavimo takus ir virškinamąjį traktą ir kartu su bendru toksiniu poveikiu daryti toksinį poveikį kepenims. Kepenų pažeidimas ūmaus apsinuodijimo metu turi riebalinės degeneracijos pobūdį ir pasireiškia kepenų padidėjimu ir skausmu. Kiekvieno žmogaus jautrumas tam tikram vaistui yra individualus. Ypač sunkios hepatito formos išsivysto apsinuodijus blyškiojo žiobrio nuodais, baltuoju fosforu, paracetamoliu, anglies tetrachloridu, pramoniniais nuodais.
Vaistų sukeltą hepatitą dažniausiai sukelia šie vaistai: halotanas, metildopa, izoniazidas, rifampicinas, pirazinamidas ir kiti vaistai nuo tuberkuliozės, fenitoinas, natrio valproatas, zidovudinas, ketokonazolas, nifedipinas, ibuprofenas, indometacinas, hormonas amiotra. alopurinolis, azatioprinas.
Vaistai, kurie veikia kepenis, skirstomi į dvi grupes: tikrai toksiški kepenims ir gali sukelti padidėjusį jautrumą tik kai kuriems pacientams. Pirmosios grupės vaistai yra halotanas, izoniazidas, radioaktyviosios medžiagos, testosterono dariniai. Antrosios grupės vaistai yra geriamieji kontraceptikai, kurių sudėtyje yra estrogenų ir gestagenų, penicilinų grupės antibiotikai, eritromicinas, tetraciklino dariniai. Vaistų vartojimo rizikos veiksniai yra paciento, sergančio lėtinėmis kepenų ligomis, buvimas, amžius, alerginės reakcijos į tam tikrus vaistus praeityje, paveldimumas, autoimuninės ligos.
Alkoholiniu hepatitu suserga žmonės, kurie ilgą laiką piktnaudžiauja alkoholiu. Etilo alkoholis, kurį jie vartoja dideliais kiekiais, veikia kepenų audinį. Taip pat alkoholinį toksinį hepatitą sukelia alkoholio turintys techniniai skysčiai. Todėl perkant alkoholinius gėrimus reikia įsitikinti jų kokybe.
Toksinio hepatito simptomai
Toksinis hepatitas gali pasireikšti tiek ūminėmis, tiek lėtinėmis formomis. Simptomų pasireiškimo laikas priklauso nuo suvartotos kenksmingos medžiagos kiekio, tačiau paprastai neviršija 48 valandų. Simptomai panašūs į virusinio hepatito: apetito praradimas, pykinimas, vėmimas, tamsus šlapimas, galbūt pilvo skausmas, molio spalvos išmatos, kartais su pūlių priemaiša.
Vaistų sukelto hepatito klinikinės ir morfologinės apraiškos yra labai įvairios. Vartojant vaistus, atsiranda bendras silpnumas, pykinimas, sunkumas dešinėje hipochondrijoje, gelta su niežuliu. Būdingi bruožai taip pat tarnauja kaip hepatomegalija - kepenų padidėjimas iki tokio dydžio, kad jis pradeda jaustis žemiau šonkaulių ribos, o cholestazė - tulžies nutekėjimo į žarnyną pažeidimas. Kartais vaistų sukelto hepatito požymis gali būti tik biocheminių kraujo tyrimų pokyčiai. Ikterinio periodo trukmė yra nuo 1 savaitės iki kelių mėnesių.
Ūminis vaistų sukeltas hepatitas dažnai pasireiškia praėjus 5-8 dienoms nuo gydymo vaistais pradžios ir savo simptomais primena virusinį hepatitą. Preikteriniam laikotarpiui būdingas motorinės veiklos sumažėjimas, per didelis raumenų silpnumas, jėgų praradimas, pervargimas, apetito sumažėjimas arba visiškas nebuvimas, virškinimo sutrikimai. Ikterinis periodas pasireiškia tulžies nutekėjimo į dvylikapirštę žarną nutrūkimu, šlapimo patamsėjimu, stipriu kepenų padidėjimu, kad jis apčiuopiamas žemiau šonkaulių ribos, bilirubino kiekio padidėjimu ir aminotransferazės. Nuolatinis vaisto vartojimas gali prisidėti prie ūminio hepatito perėjimo į lėtinį.
Alkoholiniam hepatitui būdingas sveikatos pablogėjimas, kepenų padidėjimas, ascito išsivystymas, kepenų tyrimų rodmenų padidėjimas, būdingas lengvajai alkoholinio hepatito formai. Sunkias formas gali lydėti reikšmingas kepenų tyrimų skaičiaus padidėjimas, protrombino laiko padidėjimas, gelta ir kepenų nepakankamumas.
Alkoholinis hepatitas gali išsivystyti pacientams, sergantiems alkoholine ciroze. Pats alkoholinis hepatitas nesukelia kepenų cirozės, tačiau ciroze daug dažniau serga žmonės, piktnaudžiaujantys alkoholiu. Be to, pacientams, sergantiems alkoholiniu hepatitu, yra žymiai didesnė rizika užsikrėsti virusiniu hepatitu C.
Ūminis alkoholinis hepatitas paprastai išsivysto pavartojus dideles alkoholio dozes. Liga prasideda karščiavimu iki 38,5 °C, pykinimu, vėmimu, kartumu burnoje, skausmu dešinėje hipochondrijoje, apetito praradimu, pilvo pūtimu ir periodiškais išmatų sutrikimais. Po 1-2 dienų atsiranda gelta, kuri atsiranda iškart išgėrus alkoholio, o vėliau greitai išnyksta. Tuo pačiu metu pacientams gali pasireikšti lėtinio alkoholizmo simptomai: nevalingi ritmiški galūnių, galvos, liežuvio ir kitų kūno dalių judesiai, skausmas, silpnumas, sutrikęs jautrumas apatinėse galūnėse, psichikos sutrikimai emocinio nestabilumo forma. Taip pat gali atsirasti ascitas, skysčių kaupimasis pilvo ertmėje. Priklausomai nuo proceso gylio, alkoholinis hepatitas trunka nuo 1 iki 3 mėnesių ir baigiasi pasveikimu arba perėjimu į kepenų cirozę.
Toksinio hepatito diagnozė
Ūminio profesinio toksinio hepatito eigoje ir vystymuisi, priešingai nei virusiniam hepatitui A, yra keletas požymių, didelę reikšmę dėl jų diagnozės. Taigi ūminiam toksiniam hepatitui būdingas tai, kad nepadidėja blužnis ir nesumažėja leukocitų kiekis kraujyje, sutrikimas yra mažiau ryškus. Virškinimo sistema. Be to, ūminis profesinis toksinis hepatitas atsiranda kitų klinikinių apraiškų, būdingų tam tikrai intoksikacijai, fone. Laiku pradėtas gydymas paprastai lemia gana greitą, po 2-4 savaičių, atsigavimą ir kepenų funkcijos atkūrimą.
Klinikinis lėtinio toksinio hepatito vaizdas yra labai prastas. Pacientai skundžiasi apetito praradimu, kartumu burnoje, nuobodu skausmu dešinėje hipochondrijoje, sustiprėjusiu po ūminių ir. riebus maistas, nestabili kėdė. Skausmas dešinėje hipochondrijoje gali būti paroksizminis ir plisti į dešinę pečių ašmenis ir ranką. Yra skleros, rečiau - odos gelta, vidutinio sunkumo kepenų padidėjimas, jos skausmas palpuojant, teigiami tulžies pūslės dirginimo simptomai. Kraujo serumo baltymų spektro pokyčiai. Tačiau, be išorinių požymių ir kraujo tyrimo, profesinio toksinio hepatito diagnozei gali būti naudojamas kepenų biopsijos metodas.
Vaistų sukelto hepatito diagnozė nustatoma atmetus virusinį hepatitą, tulžies pūslės akmenligę, kepenų, kasos ir skrandžio navikus bei vartojant atitinkamus vaistus. Sergant vaistų sukeltu hepatitu, keičiasi biocheminiai kraujo tyrimai: padidėja bilirubino kiekis, transaminazių ir šarminės fosfatazės aktyvumas, baltymų globulino frakcijos. Pasveikimas įvyksta nutraukus vaistų, kurie sukėlė vaistų sukeltą hepatitą, vartojimą. Jei jie vartojami dar kartą, vėl gali išsivystyti hepatitas.
Ūminis alkoholinis hepatitas būtinai yra susijęs su alkoholio pertekliumi, kepenų padidėjimu, apčiuopiamu ir ultragarsu, ir difuziniais jo struktūros pokyčiais. Atliekant biocheminį kraujo tyrimą, stebimas specifinių mėginių aktyvumo padidėjimas: alanio aminotransferazė, gama-glutamino peptidazė, padidėjęs bilirubino kiekis, baltymų sudėties pažeidimas, kai sumažėja albumino kiekis ir padidėja gama globulinų frakcija. Tikslesnę diagnozę galima nustatyti ištyrus kepenis per laparoskopą su kepenų biopsija.
Toksinio hepatito gydymas
Gydymas atliekamas ligoninėje. Nurijus toksinių medžiagų, išplaunamas skrandis, po to įlašinama 150 ml vazelino aliejaus arba 30-60 g fiziologinio vidurius laisvinančio vaisto. Pirmą dieną po apsinuodijimo būtinas priverstinės diurezės metodų derinys, naudojant karbamidą, manitolį, furozemidą ir kitus diuretikus. Jei yra intoksikacijos simptomų, atliekamas kraujo perpylimas. Esant sunkioms lėtinio hepatito formoms ar paūmėjus, vartojami sirepar, progepar, gepalon. Esant lėtiniam lengvo laipsnio toksiniam kepenų pažeidimui, gydymas atliekamas ambulatoriškai. Skiriama medicininė mityba, choleretikai, dvylikapirštės žarnos zondavimas, vitaminų terapija.
Medicininio hepatito gydymas yra racionalios mitybos derinys su vaistais ir vaistažolėmis. Paciento mityba turėtų būti nuo 40 iki 100 g baltymų per dieną. Augalinių aliejų įvedimas į racioną suteikia choleretinį poveikį, aktyvina glikolizę, gerina cholesterolio apykaitą, skatina nesočiųjų riebalų rūgščių ir riebaluose tirpių vitaminų patekimą į organizmą. Galima duoti pacientui sviesto, liesa mėsa ir žuvis, pieno produktai. Jei atsirado sunkus kepenų nepakankamumas, riebalai, rūkyta mėsa, marinatai turėtų būti visiškai pašalinti iš dietos. Teigiamas poveikis kepenims yra arbūzų, melionų, moliūgų ir cukinijų naudojimas, kuriuose yra padidėjęs vitaminų ir mineralų kiekis, būtinas kepenų normalizavimui. Taip pat kompleksinio gydymo vaistais metu, be detoksikacijos ir vitaminų terapijos, didelę reikšmę turi hepatoprotektoriai.
Alkoholinio kepenų hepatito gydymas prasideda nuo alkoholio vartojimo nutraukimo. Pirmąsias dvi ar tris savaites tik lovos poilsis. Dietos numeris 5 yra nustatytas, reikia daug vaisių sulčių. B grupės vitaminai skiriami į raumenis, metioninas, lipokainas, karsilis arba Essentiale injekcijomis ir kapsulėmis. Nutraukus klinikines hepatito apraiškas, pacientui rekomenduojama visiškai atsisakyti alkoholinių gėrimų vartojimo.
Toksinio hepatito prevencija
Toksinio hepatito prevencija sumažinama iki saugos priemonių laikymasis dirbant su kenksmingomis ir toksiškomis medžiagomis. Būtina reguliariai tikrintis, o esant menkiausiam negalavimui, nedelsiant kreiptis į gydytoją.
Vaistų sukelto hepatito prevencija yra sudėtinga ir iki šiol neišspręsta problema. Spartus praktikoje vartojamų naujų vaistų skaičiaus augimas ir dažnai nepakankamai kruopštus jų ištyrimas, vyresnio amžiaus ir senatvinės populiacijos gausėjimas, žmonių imuninės sistemos pokyčiai – visa tai prisideda prie šalutinių poveikių skaičiaus didėjimo, kai. vartojant narkotikus.
Sunku nustatyti ryšį tarp kepenų pažeidimo ir konkretaus vaisto vartojimo. Todėl, kilus įtarimui dėl šalutinio vaisto poveikio, būtina plačiai taikyti kepenų funkcijos tyrimus. Nesant kepenų ligos, reikia atidžiai stebėti kepenų funkcijos tyrimų pokyčius ir, jei reikia, nutraukti vaisto vartojimą.
Visais kepenų ligos požymių atvejais reikia atsižvelgti į šalutinio vartojamo vaisto poveikio tikimybę, ypač kai kalbama apie ligą, panašią į virusinį hepatitą vidutinio ir vyresnio amžiaus pacientams. Sumažinti sunkių nepageidaujamų reakcijų dažnį galima tik tiriant vaistų veiksmingumą, plačiai dalyvaujant visų amžiaus grupių žmonėms ir pacientams, sergantiems kepenų ligomis.
Pagrindiniai ūminio alkoholinio hepatito ir kitų alkoholinių kepenų pažeidimų prevencijos principai susiaurinami iki kovos su girtavimu ir alkoholizmu. Pacientų, linkusių dažnai vartoti alkoholį, apžiūra atliekama ambulatoriškai, įskaitant funkcinius kepenų tyrimus, o nustačius būdingus pakitimus – ištyrimas ir gydymas ligoninėje su privaloma narkologo konsultacija. Pacientas turi būti paleistas kuo greičiau priklausomybė nuo alkoholio ir, jei įmanoma, atstatyti sutrikusią kepenų funkciją. Tai užkirs kelią ligos progresavimui, išlaikys sveikatą ir prailgins paciento gyvenimą.
autoimuninis hepatitas
Autoimuninis hepatitas yra kepenų audinio uždegimas, kurį sukelia autoimuniniai sutrikimai. Kepenyse autoantikūnai formuojasi į kepenų ląstelių sritis – ląstelių branduolius, mikrokaičius, lygiuosius raumenis. Dažniau serga merginos ir jaunos moterys, rečiau šia liga serga vyrai ir moterys po 50 metų.
Autoimuninio hepatito vystymosi priežastys nėra visiškai nustatytos. Iki šiol nėra vieno požiūrio į šios ligos priežastis. Šiandien medicina yra linkusi pirmauti įvairiems virusams inicijuojant autoimuninius procesus kepenyse. Tai gali būti įvairių grupių hepatito virusai, herpeso virusai, citomegalovirusas.
Autoimuninio hepatito sinonimai yra imunoaktyvus ir lupoidinis hepatitas.
Priklausomai nuo tam tikrų autoantikūnų buvimo, yra trys pagrindiniai autoimuninio hepatito tipai.
1 tipo autoimuniniam hepatitui būdingas antinuklearinių antikūnų, antikūnų prieš lygiųjų raumenų skaidulas ir aktino buvimas. Terminas „1 tipo autoimuninis hepatitas“ pakeitė ankstesnius „lupoidinio hepatito“ ir „autoimuninio lėtinio aktyvaus hepatito“ apibrėžimus. Tai dažniausia ligos forma.
2 tipo autoimuniniam hepatitui būdingas antikūnų prieš kepenų ir inkstų ląstelių mikrosomas buvimas. Dažniausiai tai pasireiškia vaikams nuo 2 iki 14 metų. Yra įrodymų, kad greitai išsivysto kepenų cirozė.
3 tipo autoimuniniam hepatitui būdingas antikūnų prieš tirpų kepenų antigeną buvimas.
Autoimuninio hepatito simptomai ir eiga
Daugiau nei pusei pacientų pirmieji autoimuninio hepatito simptomai pasireiškia sulaukus 10–30 metų. Antrasis pasireiškimo pikas pasireiškia laikotarpiu po menopauzės. Dažniausiai liga vystosi palaipsniui, iš pradžių pasireiškia nespecifiniais simptomais. Tarp jų – sumažėjęs darbingumas, sąnario skausmas, bet be patinimo ir jokių kitų artrito simptomų, gelta. Kai kuriems pacientams ligos pradžia yra latentinė ir diagnozė nustatoma atsitiktinai, jau esant sunkaus kepenų pažeidimo stadijai, o 10-20% - cirozės stadijoje.
Kartais ligos pradžia primena ūminio virusinio hepatito vaizdą: stiprus silpnumas, apetito sumažėjimas arba visiškas netekimas, pykinimas, stipri gelta, kartais karščiavimas. Yra atvejų, kai greitai ir staigiai išsivysto hepatito simptomai su kepenų nepakankamumu. Taip pat gali būti variantų su vyraujančiomis ekstrahepatinėmis apraiškomis, pasireiškiančiomis po sistemine raudonąja vilklige, reumatoidiniu artritu, sisteminiu vaskulitu ir kt.
Laiku neatpažinus ir negydant autoimuninio hepatito, liga pradeda palaipsniui progresuoti, dažnai atsiranda recidyvai, pablogėja kepenų būklė. Tada ligoniui išsivysto ir pradeda progresuoti gelta, pakyla kūno temperatūra, nuolat skauda kepenų sritį, padidėja kepenys. Ant odos susidaro maži ir dideli kraujavimai. Padidėja blužnis.
Sergant autoimuniniu hepatitu, patologija neapsiriboja kepenų pokyčiais. Pacientams įvairiose vietose gali padidėti limfmazgiai, dažnai skauda sąnarius, o procesas vystosi nuo nežymaus daugelio sąnarių skausmo iki stipraus sąnario pažeidimo, lydimo sąnario paburkimo ir funkcijos sutrikimo. Taip pat yra raumenų skausmai, atsiranda jų tankinimas. Gali prasidėti inkstų pažeidimai iki lėtinio glomerulonefrito išsivystymo. Kartais būna širdies raumens uždegimas – miokarditas. Sergant autoimuniniu hepatitu, perėjimo į kepenų cirozę dažnis yra didesnis, o ligos išsivystymo prognozė rimtesnė nei sergantiesiems lėtiniu virusiniu hepatitu.
Tačiau autoimuninis hepatitas ne visada vyksta pagal klasikinį modelį, o tradicinių simptomų nebuvimas labai apsunkina diagnozę, taigi ir savalaikės pagalbos teikimą pacientams. Žmonės su netipiniais autoimuninio hepatito simptomais turi autoimuninio proceso požymių, tačiau apskritai jie neatitinka tikslios ar labai tikėtinos diagnozės kriterijų. Šiems pacientams vienu metu gali pasireikšti ir autoimuninio hepatito, ir kitos lėtinės kepenų ligos simptomai. Tai yra vadinamieji mišrūs sindromai. Atipinės autoimuninio hepatito formos pasireiškia bet kuriame amžiuje ir vyrams, ir moterims, tačiau dažniau – jaunesnėms nei 40 metų moterims.
Autoimuninio hepatito diagnozė
Pagrindinis autoimuninio hepatito diagnozavimo kriterijus yra greita teigiama reakcija į kortikosteroidus – steroidinius hormonus, kuriuos gamina tik antinksčių žievė, ir imunosupresinė terapija, tai yra gydymas vienu ar keliais vaistais, kuriais siekiama slopinti imuninę sistemą. Tokia reakcija nebūdinga lėtiniam virusiniam hepatitui.
Papildomas diagnozės patvirtinimas gali būti laboratoriniai kraujo tyrimai. Sergant autoimuniniu hepatitu, jo biocheminė analizė rodo, kad padaugėja kepenų fermentų, padaugėja timolio tyrimo, bilirubino, sutrinka baltymų frakcijų kiekis kraujyje. Ar taip pat yra kokių nors pokyčių kraujyje? būdingi sisteminiams uždegiminiams procesams, nustatomi įvairūs autoantikūnai. Virusinio hepatito žymenų nenustatyta.
Diagnozuojant netipines autoimuninio hepatito formas, svarbu nustatyti jų panašumą į autoimuninį hepatitą. Šios ligos rūšys dažniausiai vyksta vangiai, joms būdingi nespecifiniai simptomai, ypač nuovargis, sąnarių ir raumenų skausmai. Hepatitui būdingi biocheminiai parametrai derinami su cholestazei būdingais laboratoriniais parametrais arba vyrauja prieš juos, pacientas gali jausti stiprų niežulį.
Ksantelazma - gelsvos spalvos poodiniai dariniai apnašų pavidalu ir stipri odos pigmentacija yra reti. Kepenų biopsija diagnozuojant netipines autoimuninio hepatito formas neduoda aiškaus atsakymo. Su jo pagalba nustatomi tik nukrypimai nuo normos, į kuriuos reikėtų atsižvelgti tik atsižvelgiant į atitinkamą klinikinį vaizdą.
Autoimuninio hepatito gydymas
Autoimuninio hepatito gydymas atliekamas tiek vaistais, tiek ekstrakorporinės hemokorekcijos metodais: tūrine plazmafereze, krioafereze, ekstrakorporine farmakoterapija. Ekstrakorporinė hemokorekcija yra modernia kryptimi medicinoje, remiantis nukreiptu paciento kraujo komponentų modifikavimu, siekiant neutralizuoti arba pašalinti ligą sukeliančias ar palaikančias medžiagas. Pagrindinis vienijantis technologinis metodas atliekant šiuos metodus yra laikino papildomos kraujotakos grandinės sukūrimas už kūno ribų, kurioje modifikuojami jo komponentai. Vitaminų preparatai rekomenduojami kaip papildoma pagalba. Šie metodai naudojami tiek pačiai ligai gydyti, tiek kompleksinėje terapijoje.
Gydymas vaistais apima palaikomuosius imunosupresinių vaistų kursus, ty vaistus, skirtus dirbtiniam imuniteto slopinimui. Jei reikia, skiriama hormonų terapija ir imunosupresiniai vaistai: prednizolonas ir azitioprinas.
Po pagrindinio gydymo pacientas turi reguliariai, bent kartą per 4 mėnesius, atlikti kontrolinius ir laboratorinius tyrimus. Vitaminų terapija 2-3 kartus per metus atlieka gydymo B grupės vitaminais, lipamidu ir legalonu kursus.
Jei yra atkryčio požymių, tokių kaip gelta, padidėjęs aminotransferazių aktyvumas, padidėjęs bilirubino kiekis arba padidėjęs globulinų kiekis kraujyje, gydymą būtina atnaujinti stacionariai.
Nustačius autoimuninio hepatito diagnozę, skiriami kortikosteroidiniai hormonai – prednizolonas arba jų derinys su azatioprinu. Prednizonas turi Platus diapazonas veikia visų tipų medžiagų apykaitą, suteikia ryškų priešuždegiminį poveikį. Azatioprinas slopina aktyvias imunokompetentingas ląsteles ir skatina specifinių uždegiminių ląstelių mirtį. Gydymas pradedamas didelėmis dozėmis, vėliau pereinama prie palaikomojo gydymo, kurio pacientas turi užtrukti iki 3 metų. Tada, nesant hepatito progresavimo požymių, hormonų terapija palaipsniui atšaukiama.
Absoliučių kontraindikacijų kortikosteroidų hormonų vartojimui sergant autoimuniniu hepatitu nėra. Santykinės kontraindikacijos yra sunkus inkstų nepakankamumas, židininė infekcija, cukrinis diabetas, pepsinė opa, piktybinė hipertenzija, skrandžio ir stemplės venų varikozė.
spindulinis hepatitas
Radiacinis hepatitas yra reta hepatito forma, kuri išsivysto, kai organizmą veikia didelės jonizuojančiosios spinduliuotės dozės. Spindulinio hepatito formavimosi pradžia patenka 3-4 ligos mėnesius, kai kaulų čiulpų pažeidimas dažniausiai jau yra pašalintas. Jo klinikinės charakteristikos išsiskiria kai kuriais požymiais: gelta pasireiškia be jai būdingų simptomų, kraujyje yra mažas tulžies pigmento bilirubino kiekis, aminotransferazių kiekis padidėja per 200-250 vienetų, ryškus odos niežėjimas. Procesas vyksta bangomis per kelis mėnesius, palaipsniui mažėjant sunkumui. Kitos bangos metu sustiprėja niežulys, šiek tiek padidėja bilirubino kiekis, ryškėja kraujo serumo fermentų aktyvumas. Ateityje procesas gali progresuoti ir po daugelio metų nulemti paciento mirtį nuo kepenų cirozės.
Manoma, kad ligos vystymosi prognozė yra gera, nors specifinių terapinių priemonių dar nerasta. Gydymas kortikosteroidiniais hormonais tik sustiprina visus patologinius požymius, įskaitant biocheminius parametrus.
Hepatitas yra virusinė kepenų liga, ir, deja, tokios diagnozės faktą gali konstatuoti tik gydytojas, atlikęs išankstinį tyrimą. Tačiau kiekvienas privalo žinoti hepatito simptomus, kad jiems pasirodžius nedelsiant kreiptis pagalbos į specialistą. Priklausomai nuo virusinio hepatito formos ir skirtingais jo eigos laikotarpiais, gali pasireikšti arba išnykti įvairūs simptomai, o testai gali būti teigiami arba neigiami. Kaip aptikti hepatitą, skaitykite toliau straipsnyje.
Kaip atpažinti virusinį hepatitą?
Virusinio hepatito simptomai ypač rodo kepenų pažeidimą arba nenormalią kepenų funkciją. Dažniausi hepatito vystymosi simptomai yra šie:
- silpnumas ir nuovargis;
- apetito praradimas;
- pykinimas;
- diskomfortas ir sunkumo jausmas pilve (dešinėje, kepenų srityje);
- šlapimo spalvos patamsėjimas;
- išmatų spalvos pakitimas (šviesėjimas);
- gelta.
Pirmiau minėti ligos požymiai pateikiami chronologinė tvarka jų atsiradimo. Tai reiškia, kad gelta (pakitusi akių baltymų, odos, liežuvio spalva) sergant ūminiu hepatitu pasireiškia paskutinė, kai pakyla paciento savijauta. Paprastai gelta suvokiama kaip vienas iš hepatito sinonimų, tačiau ją taip pat gali sukelti ir kitos priežastys.
Kaip atpažinti lėtinį hepatitą?
Lėtiniam hepatitui B ir C būdingi labai lengvi arba net nežymūs simptomai užsitęsęs nebuvimas. Būdingiausi simptomai yra užsitęsęs silpnumo jausmas, nuovargis, asteninis sindromas.
Dažnai pacientai lėtinį hepatitą pastebi tik tada, kai jau subrendo negrįžtami jo padariniai.
Baisi pasekmė lėtinis virusinis hepatitas – tai kepenų cirozė, kuri savo ruožtu pasireiškia bendros ligonio būklės pablogėjimu, gelta ir pilvo padidėjimu (ascitu).
Taip pat gali išsivystyti vadinamoji hepatinė encefalopatija – rimtas smegenų pažeidimas su vėlesniu jų veiklos sutrikimu.
Baisu tai, kad lėtinis hepatitas dažnai randamas pacientui visiškai atsitiktinai, ištyrus kitas ligas ar atlikus klinikinį tyrimą.
Kaip pačiam nustatyti hepatitą?
Norėdami sužinoti, kaip nustatyti hepatitą be gydytojų pagalbos, atidžiai perskaitykite šias rekomendacijas.
Visų pirma stebėkite save, jausdami net pačius pirmuosius negalavimo požymius. Bendras organizmo silpnumas, pykinimo jausmas, apatija, apetito stoka – visa tai gali aiškiai rodyti virusinį hepatitą. Dažnai hepatito simptomai yra panašūs į gripo simptomus: karščiavimas, skausmai, galvos skausmas. Hepatitą būtinai lydi kepenų padidėjimas, todėl kepenų ultragarsas yra privalomas ir neišvengiamas.
Norėdami nustatyti hepatitą, atkreipkite ypatingą dėmesį į savo odos spalvą, taip pat į medžiagų apykaitos produktus (šlapimą ir išmatas). Odos pageltimas yra patikimiausias hepatito požymis, tačiau jis niekada nepasireiškia prasidėjus ligai. Oda tampa gelsva dėl to, kad susirgus kepenyse pagaminta tulžis patenka į kraują. Tuo pačiu metu pradeda tamsėti šlapimas, pakinta ir išmatų spalva.
Būtinai duokite kraujo analizei – tą patį jums pasakys gydytojas per pirmąjį susitikimą. Papasakosiu apie hepatito buvimą pagal pakitusius kraujo rodiklius.
Norėdami nustatyti hepatitą, jei norite, įsigykite greituosius hepatito testus. Juos galima lengvai atlikti namuose. Jie specializuojasi specifines formas hepatitas ir neegzistuoja visoms jo formoms. Kiekvienas toks testas turi instrukcijas, kurios labai palengvina nepriklausomo tyrimo atlikimą.
Gydykite šią ligą labai, labai rimtai, nedelsdami pradėkite ją gydyti, kitaip ūminė hepatito forma jums nepastebėjus gali tapti lėtine.
Kaip nustatyti hepatitą A, priežastis ir bendrus šios ligos simptomus? Yra keletas šios rūšies virusinės ligos požymių. Pajutę bendrą negalavimą, pykinimą ir vėmimą, nedelsdami kreipkitės į gydytoją.
Virusinis hepatitas: ligos formos ir tipai
Hepatitas (išvertus iš graikų kalbos žodžio ἥπαρ – „kepenys“) yra bendras ūminių uždegiminių kepenų ligų, kurios skiriasi etiologija, pavadinimas.
Pagrindiniai ligos simptomai yra karščiavimas, galvos skausmas, apetito praradimas, pykinimas ir vėmimas. Kai būklė pablogėja, atsiranda poveikis geltonos akys“. Tai atsitinka, kai bilirubinas patenka į kraują. Tokiu atveju kepenys negali susidoroti su viruso sukėlėju, pagelsta oda ir akių baltymai. Šio tipo liga taip pat vadinama gelta. Pagrindinės ligos apraiškos yra šios: šlapimas tampa rudas, išmatos neturi specifinės spalvos, skausmas ir sandarumo jausmas dešinėje hipochondrijoje.
Šiandien labiausiai paplitusios 3 virusinio hepatito formos:
- Hepatitas A forma. Šios virusinės ligos atsiradimo priežastis – nakvynės namų sanitarinių ir higienos normų nesilaikymas. Virusas plinta per neplautas rankas, purvinas vanduo ir maistas. Kai kuriais atvejais viruso nešiotojas gali būti objektai, užteršti išmatų nuosėdomis. Užkrėstas virusas pasireiškia po 2-6 savaičių. Per šį laikotarpį tikimybė užsikrėsti kitais yra didelė. Kepenys tampa pagrindine šio tipo hepatito paveikta vieta.
- B formos hepatitas.Šis virusinės ligos tipas tampa pavojingesnis ir kai kuriais atvejais įgauna lėtines ligos formas. Užsitęsę uždegiminiai procesai kepenyse gali smarkiai pakenkti šiam organui, kartais – sukelti kepenų cirozę. Šios formos prevencija yra įmanoma bendrosios vakcinacijos pagalba. Hepatitu B galima užsikrėsti per lytinius santykius, taip pat bet kokiu būdu, susijusiu su krauju. Tai gali būti akupunktūra, kurią atlieka užsikrėtęs nešiotojas. Savalaikis vakcinavimas nuo šios virusinės ligos formos užkirs kelią ligos vystymuisi ir užtikrins aplinkinių saugumą.
- Hepatitas C forma. Bendras šio tipo plitimas vyksta per kraują. Ligos pasireiškimo simptomai pasireiškia nuo 1 iki 10 savaičių po užsikrėtimo. Pavojinga hepatito C forma gali sukelti lėtinių komplikacijų, o vėliau ir mirtį.
Nuo bet kokios formos virusinio hepatito reikia nedelsiant pasiskiepyti. Tam reikia skubiai ištirti specialiose gydymo įstaigose.
Bendra hepatito A diagnozė
Prieš pradedant veiksmingą virusinės ligos gydymą, būtina sudaryti bendrą vaizdą. Tiksli hepatito A diagnozė gali būti nustatyta naudojant klinikinius, epidemiologinius ir biocheminius tyrimus laboratoriniai tyrimai. Kiekvieno tyrimo lygio informacijos turinys suteikia bendrą vaizdą apie viruso aptikimą.
 Klinikinė hepatito A diagnozė pagrįsta pirminiais bendros paciento būklės požymiais. Simptominių požymių sunkumas leidžia nustatyti su didele tikimybe klinikinė būklė ligų. Apetito praradimas, skundai dėl skausmo dešinėje hipochondrijoje, pykinimas, padidėjusios kepenys palpuojant – visi šie požymiai leidžia nustatyti pradinę ligos formą. Aiškus patvirtinimas – odos pakitimas. Likus 1-2 dienoms iki geltos atsiradimo, pasikeičia šlapimo ir išmatų spalva. Dėl šių simptomų reikia atlikti išsamesnį tyrimą.
Klinikinė hepatito A diagnozė pagrįsta pirminiais bendros paciento būklės požymiais. Simptominių požymių sunkumas leidžia nustatyti su didele tikimybe klinikinė būklė ligų. Apetito praradimas, skundai dėl skausmo dešinėje hipochondrijoje, pykinimas, padidėjusios kepenys palpuojant – visi šie požymiai leidžia nustatyti pradinę ligos formą. Aiškus patvirtinimas – odos pakitimas. Likus 1-2 dienoms iki geltos atsiradimo, pasikeičia šlapimo ir išmatų spalva. Dėl šių simptomų reikia atlikti išsamesnį tyrimą.
Epidemiologiniai hepatito A diagnozavimo kriterijai leidžia surinkti išsamią anamnezę, kad būtų galima užmegzti ryšius tarp paciento ir kitų žmonių. Tyrimo tikslas – nustatyti ligos šaltinį ir imtis likvidavimo priemonių. Per šį laikotarpį visi kontaktai su kitais žmonėmis turėtų būti pašalinti. Hepatitu sergantis pacientas izoliuojamas, ir tolesnis gydymas atliekama ligoninės aplinkoje.
Laboratoriniai diagnostikos metodai yra skirti patogenui, jo antigenams ar antikūnams nustatyti. Viruso aptikimas atliekamas naudojant imuninę elektroninę mikroskopiją (IEM), taip pat jo modifikatorius. Atliekamas pilnas biocheminis organizmo tyrimas. Pirmąją ligos savaitę paciento išmatose yra viruso antigeno. Tai leidžia anksti diagnozuoti.
Kaip išsitirti dėl hepatito A?
Ši virusinės ligos forma dar vadinama Botkino liga. Šio tipo liga yra labai paplitusi šiltų šalių. Turkija, Egiptas, Tunisas, Indija – tai turistinės kryptys, kurios yra potencialūs hepatito A formos nešiotojai.Grįžęs iš ilgai lauktų atostogų, žmogus tampa viruso nešiotojo įkaitu. Užkrėstas vanduo ir maistas, patekę į žarnyną, pasisavinami ir per kraują patenka į kepenis. Jei kyla įtarimų ar atsiranda bendrų negalavimų, susijusių su virškinamojo trakto (GIT), tuomet būtinas laboratorinis tyrimas.
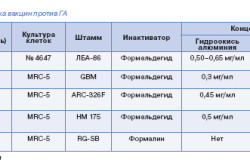 Virusą galima nustatyti specializuotose klinikinėse laboratorijose. Virusinė hepatito A diagnozė atliekama atliekant kraujo tyrimą, siekiant nustatyti antikūnus prieš anti-HAV IgG virusą. Teigiamas tyrimo rezultatas rodo, kad jau buvo kontaktas su virusu.
Virusą galima nustatyti specializuotose klinikinėse laboratorijose. Virusinė hepatito A diagnozė atliekama atliekant kraujo tyrimą, siekiant nustatyti antikūnus prieš anti-HAV IgG virusą. Teigiamas tyrimo rezultatas rodo, kad jau buvo kontaktas su virusu.
Pakartotinis užsikrėtimas nebebus, o vakcinacija šiuo atveju neatliekama. Jei laboratorinis tyrimas duoda neigiamą rezultatą, tai rodo, kad nėra imuniteto Botkino ligai. Šiuo nuosprendžiu skubi vakcinacija atliekama įvedant imunoglobuliną. Per 2 savaites ši vakcina gali užkirsti kelią kepenų infekcijai arba visiškai sustabdyti infekciją. Reikėtų nepamiršti, kad visi šeimos nariai ir kontaktiniai asmenys turi atlikti laboratorinį tyrimą.
Jei kraujyje yra antikūnų, tai rodo, kad jau buvo kontaktas su virusu (dėl vakcinacijos ar ligos). Tokiu atveju pakartotinis užsikrėtimas neįmanomas, skiepytis nebūtina.
Botkino liga: gydymo metodai
Pagrindinė hepatito A gydymo sąlyga yra privalomas paciento hospitalizavimas. Lovos poilsis turėtų trukti iki visiško klinikinių apraiškų išnykimo. Pagrindinis uždavinys paciento hospitalizavimo metu yra normalizuoti bendrą būklę funkcinė būklė kepenys. Svarbus gydymo elementas yra mitybos lentelės laikymasis.
 Pieno rūgšties dieta suteikia minimalų suvartojamų riebalų kiekį. Bendras dienos raciono kalorijų kiekis turėtų būti apie 3000-3200 kcal. Maisto produktai, kurių sudėtyje yra aštraus ir sūraus maisto, visiškai neįtraukiami. Kasdien rekomenduojama suvartoti iki 500 g neriebios varškės. Norint atkurti kepenų ląsteles, reikia vartoti daug saldaus maisto pakankamai angliavandenių. Tai cukrus, medus, konservai ir uogienės.
Pieno rūgšties dieta suteikia minimalų suvartojamų riebalų kiekį. Bendras dienos raciono kalorijų kiekis turėtų būti apie 3000-3200 kcal. Maisto produktai, kurių sudėtyje yra aštraus ir sūraus maisto, visiškai neįtraukiami. Kasdien rekomenduojama suvartoti iki 500 g neriebios varškės. Norint atkurti kepenų ląsteles, reikia vartoti daug saldaus maisto pakankamai angliavandenių. Tai cukrus, medus, konservai ir uogienės.
Kepenų būklei pagerinti naudojamas intraveninis 40% gliukozės tirpalas. Pirmosiomis gydymo vaistais dienomis intensyvus glikogeninių aminorūgščių įvedimas leidžia suaktyvinti bendrą kepenų distrofijos būklę. Skiriamas gausus šarminis mineralinis gėrimas.
Sudėtingos terapijos kursas yra skirtas mažiausiai 30 dienų nuo ligos pradžios. Po išrašymo pacientas keturis mėnesius yra griežtai prižiūrimas specializuoto specialisto. Visiškai pasveikus (atsižvelgiant į klinikinių simptomų išnykimą), rekomenduojamas sanitarinis-kurortinis gydymas.
Kaip hepatitas gydomas liaudies gynimo priemonėmis?
 Visi rekomenduojami liaudies gydymas namuose turi patvirtinti atitinkami ekspertai.
Visi rekomenduojami liaudies gydymas namuose turi patvirtinti atitinkami ekspertai.
Yra daugybė receptų, kuriais siekiama normalizuoti bendrą būklę. Štai keletas iš jų:
- Polovas. Saują avižų šiaudų užplikykite litre vandens. Tokiu atveju tūris turėtų būti perpus mažesnis. Perkošti, gerti po 200 g prieš valgį 3 kartus per dieną.
- Susmulkinkite džiovintus lazdyno riešutų lapus ir palikite 12 valandų į 250 ml sauso vyno. Gerkite po 50 g kas 2 valandas per dieną. Gydymo kursas yra skirtas dviem savaitėms.
- Žolelių rinkinys iš uogienės žolės, meškauogių lapų, kukurūzų stigmos ir pupelių ankščių. Paimkite visus ingredientus 10 g, užpilkite stikline verdančio vandens ir palikite 3 valandas. Po įtempimo gerti 3 kartus per dieną po 1/2 stiklinės. Rekomenduojamas gydymo kursas yra ne ilgesnis kaip 12 dienų.
- Gervuogių nuoviras turės gerą antivirusinį poveikį organizmui. Supilkite 2 valg. l. gervuogių lapai 1/2 puodelio verdančio vandens ir reikalauti valandą. Po to sultinys turi būti filtruojamas ir geriamas po 50 ml 3 kartus per dieną. Nuovirą rekomenduojama vartoti ne trumpiau kaip 2 savaites.
- Stiklinė raugintų kopūstų sulčių, išgerta tuščiu skrandžiu, detoksikuos organizmą.
Hepatitas B yra virusinė liga, dėl kurios daugiausia pažeidžiamos kepenys.
Hepatitas B yra dažniausia kepenų ligų priežastis. Pasaulyje yra apie 350 milijonų hepatito B viruso nešiotojų, iš kurių 250 tūkstančių kasmet miršta nuo kepenų ligų. Mūsų šalyje kasmet užregistruojama 50 tūkstančių naujų ligos atvejų, o lėtinių nešiotojų yra 5 milijonai.
Hepatitas B pavojingas savo pasekmėmis: tai viena iš pagrindinių kepenų cirozės priežasčių ir Pagrindinė priežastis hepatoceliulinė kepenų karcinoma.
Hepatitas B gali pasireikšti dviem formomis - ūminiu ir lėtiniu.
- Ūminis hepatitas B gali išsivystyti iš karto po užsikrėtimo, dažniausiai pasireiškia sunkiais simptomais. Kartais ligai greitai progresuojant išsivysto sunki gyvybei pavojinga hepatito forma, kuri vadinama žaibinis hepatitas. Maždaug 90-95% suaugusių pacientų ūminis hepatitas B pasveiksta, likusi proceso dalis įgauna lėtinę eigą. Naujagimiams ūminis hepatitas B 90% atvejų jis tampa lėtinis.
- Lėtinis hepatitas B gali būti ūminio hepatito pasekmė, ir gali pasireikšti iš pradžių – nesant ūminės fazės. Lėtinio hepatito simptomų sunkumas yra labai įvairus – nuo besimptomio nešiojimo, kai užsikrėtę žmonės ilgą laiką nežino apie ligą, iki lėtinio aktyvaus hepatito, kuris greitai pereina į cirozę.
- tai ypatinga kepenų audinio būklė, kai susidaro randinio audinio sritys, keičiasi kepenų struktūra, dėl ko nuolat pažeidžiama jos funkcija. Cirozė dažniausiai yra hepatito pasekmė: virusinis, toksinis, medicininis ar alkoholinis. Įvairių šaltinių duomenimis, aktyvus lėtinis hepatitas B sukelia kepenų cirozę daugiau nei 25 % pacientų.
Hepatito B priežastys
Hepatito B priežastis yra virusas.
Hepatito B virusas gali išlikti ilgą laiką aplinką ir labai atsparus išoriniam poveikiui.
- Laikyti kambario temperatūroje 3 mėnesius.
- Užšaldytas gali būti laikomas 15-20 metų, įskaitant kraujo produktus – šviežią šaldytą plazmą.
- Atlaiko virimą 1 val.
- Chloravimas – per 2 val.
- Gydymas formalino tirpalu – 7 dienos.
- 80% etilo alkoholis neutralizuoja virusą per 2 minutes.
Kas labiau linkęs susirgti hepatitu B
- Vyrai ir moterys, turintys daugiau nei vieną seksualinį partnerį, ypač jei jie nenaudoja prezervatyvų.
- Homoseksualai.
- Hepatitu B sergančių pacientų nuolatiniai seksualiniai partneriai.
- Žmonės, kenčiantys nuo kitų lytiniu keliu plintančių ligų.
- Injekciniai narkomanai (praktikuojantys intraveninių narkotikų vartojimą).
- Pacientai, kuriems reikia perpilti kraują ir jo komponentus.
- Pacientai, kuriems reikalinga hemodializė („dirbtinis inkstas“).
- Psichikos ligomis sergantys pacientai ir jų šeimos nariai.
- Medicinos darbuotojai.
- Vaikai, kurių motinos yra užsikrėtusios.
Kuo jaunesnis amžius, tuo pavojingiau užsikrėsti hepatitu B. Perėjimo nuo ūminio virusinio hepatito B prie lėtinio dažnis tiesiogiai priklauso nuo amžiaus.
- Naujagimiams – 90 proc.
- Vaikams, užsikrėtusiems 1-5 metų amžiaus – 30 proc.
- Vaikams, užsikrėtusiems vyresniems nei 5 metų amžiaus – 6 proc.
- Suaugusiesiems - 1-6% atvejų.
Kaip užsikrėsti hepatitu B
Hepatito B virusas randamas visuose sergančiojo ar nešiotojo biologiniuose skysčiuose.
Didžiausias viruso kiekis randamas kraujyje, spermoje ir makšties sekrete. Žymiai mažiau – užsikrėtusio žmogaus seilėse, prakaite, ašarose, šlapime ir išmatose. Virusas perduodamas pažeistai odai ar gleivinėms kontaktuojant su paciento ar nešiotojo biologiniais skysčiais.
Viruso perdavimo būdai:
- Užteršto kraujo ir jo komponentų perpylimas.
- Naudojant bendrus švirkštus.
- Per chirurginius, odontologinius instrumentus, taip pat per tatuiruočių adatas, manikiūro instrumentus, skustuvus.
- Seksualinis būdas: su homo- arba heteroseksualiais kontaktais, su oraliniu, analiniu ar vaginaliniu seksu. Naudojant netradicines sekso rūšis, padidėja infekcijos rizika.
- Sergančios motinos vaikas užsikrečia gimdymo metu per kontaktą su gimdymo takais.
- Buitiniai kontaktai yra mažiau būdingi. Virusas negali būti perduodamas per bučinius, bendrus indus, rankšluosčius – seilėse ir prakaite yra per mažai virusų, kad galėtų užsikrėsti. Tačiau jei seilėse yra kraujo priemaišų, infekcija yra didesnė. Todėl užsikrėsti galima dalijantis dantų šepetėliais ar skustuvais.
Jūs negalite užsikrėsti hepatitu B, jei:
- Kosėjimas ir čiaudėjimas.
- Rankos paspaudimas.
- Apkabinimai ir bučiniai.
- Dalinantis maistu ar gėrimais.
- Kai žindote vaiką.
Hepatito B vystymasis
Patekę į kraują, hepatito B virusai po kurio laiko prasiskverbia į kepenų ląsteles, tačiau tiesioginio žalingo poveikio joms nedaro. Jie aktyvuoja apsaugines kraujo ląsteles – limfocitus, kurios atakuoja viruso pakeistas kepenų ląsteles ir taip sukelia uždegiminis procesas kepenų audinys.
Žaidžia organizmo imuninė sistema paskutinis vaidmuo vystantis ligai. Kai kurie ūminio ir lėtinio hepatito B simptomai atsiranda dėl imuninės sistemos suaktyvėjimo.
Hepatito B simptomai
Ūminis hepatitas B
Pusė visų užsikrėtusiųjų hepatito B virusu lieka besimptomiai nešiotojai.
Inkubacinis periodas- laikotarpis nuo užsikrėtimo iki pirmųjų ligos pasireiškimų - trunka 30-180 dienų (dažniausiai 60-90 dienų).
anikterinis laikotarpis trunka vidutiniškai 1-2 savaites.
Pradinės ūminio virusinio hepatito B apraiškos dažniausiai mažai skiriasi nuo peršalimo simptomų, todėl pacientai jų dažnai neatpažįsta.
- Apetito praradimas.
- Nuovargis, letargija.
- Pykinimas ir vėmimas.
- Kartais pakyla temperatūra.
- Raumenų ir sąnarių skausmas.
- Galvos skausmas.
- Kosulys.
- Bėganti nosis.
- Gerklės skausmas.
Ikterinis laikotarpis. Pirmasis simptomas, kuris verčia jus būti atsargiems, yra šlapimo patamsėjimas. Šlapimas tampa tamsiai rudas – „tamsaus alaus spalva“. Tada pagelsta akies sklera ir akių bei burnos gleivinės, tai galima nustatyti pakėlus liežuvį į viršutinį gomurį; pageltimas taip pat labiau pastebimas delnuose. Vėliau oda pagelsta.
Prasidėjus icteriniam periodui, bendri simptomai mažėja, pacientas dažniausiai jaučiasi geriau. Tačiau be odos ir gleivinių pageltimo, dešinėje hipochondrijoje jaučiamas sunkumas ir skausmas. Kartais pastebimas išmatų spalvos pasikeitimas, susijęs su tulžies latakų užsikimšimu.
Esant nekomplikuotai ūminio hepatito eigai, 75% atvejų pasveikimas įvyksta per 3–4 mėnesius nuo icterinio periodo pradžios; kitais atvejais biocheminių parametrų pokyčiai stebimi dar ilgiau.
Sunkios ūminio hepatito B formos
Sunkų hepatitą B sukelia kepenų nepakankamumas ir pasireiškia šiais simptomais:
- Stiprus silpnumas – gali būti sunku išlipti iš lovos
- Galvos svaigimas
- Vėmimas be ankstesnio pykinimo
- Nakties košmarai yra pirmieji prasidedančios hepatinės encefalopatijos požymiai. Apalpimas, „sąmonės sutrikimo“ pojūčiai.
- Kraujuoja iš nosies, kraujuoja dantenos
- Mėlynių atsiradimas ant odos
- Edema ant kojų
Esant ūminio hepatito žaibinei formai, bendri simptomai gali greitai baigtis koma ir labai dažnai vėlesne mirtimi.
Lėtinis hepatitas B
Tais atvejais, kai lėtinis hepatitas nėra ūminio, liga prasideda palaipsniui, liga pasireiškia palaipsniui, dažnai pacientas negali pasakyti, kada atsirado pirmieji ligos požymiai.
- Pirmasis hepatito B požymis yra nuovargis, kuris palaipsniui didėja, lydimas silpnumo ir mieguistumo. Dažnai pacientai negali pabusti ryte.
- Yra miego ir pabudimo ciklo pažeidimas: mieguistumą dienos metu pakeičia naktinė nemiga.
- Prisideda apetito stoka, pykinimas, pilvo pūtimas, vėmimas.
- Atsiranda gelta.Kaip ir ūmine forma iš pradžių patamsėja šlapimas, po to pagelsta sklera ir gleivinės, o po to oda. Gelta, sergant lėtiniu hepatitu B, yra nuolatinė arba pasikartojanti (periodiškai pasikartojanti).
Lėtinis hepatitas B gali būti besimptomis, tačiau ir besimptomis, ir dažnai paūmėjus, gali išsivystyti daugybė hepatito B komplikacijų ir neigiamų pasekmių.
Hepatito B komplikacijos
- Kepenų encefalopatija yra nepakankamos kepenų funkcijos pasekmė, jos nesugebėjimas neutralizuoti tam tikrų toksinių produktų, kurie, susikaupę, gali turėti. Neigiama įtaka ant smegenų.Pirmieji hepatinės encefalopatijos požymiai yra mieguistumas dieną, nemiga naktį; tada mieguistumas tampa nuolatinis; košmarai. Tada atsiranda sąmonės sutrikimai: sumišimas, nerimas, haliucinacijos. Būklei progresuojant, išsivysto koma - visiškas nebuvimas sąmonė, reakcijos į išorinius dirgiklius su laipsnišku gyvybiškai svarbių organų funkcijos pablogėjimu, kuris yra susijęs su visišku centrinės nervų sistemos – galvos ir nugaros smegenų – slopinimu. Kartais sergant žaibiška hepatito forma iš karto atsiranda koma, kartais nesant kitų ligos apraiškų.
- Padidėjęs kraujavimas. Kepenys yra daugelio kraujo krešėjimo faktorių gamybos vieta. Todėl, vystantis kepenų nepakankamumui, trūksta ir krešėjimo faktorių. Šiuo atžvilgiu stebimas įvairaus sunkumo kraujavimas: nuo kraujavimo iš nosies ir dantenų iki masinio kraujavimo iš virškinimo trakto ir plaučių, kuris gali būti mirtinas.
- Ūminis hepatitas B sunkiais atvejais gali komplikuotis smegenų edema, ūminiu kvėpavimo ar inkstų nepakankamumu, sepsiu.
Vėlyvos hepatito B komplikacijos
Lėtinio hepatito B pasekmės gali būti labiausiai nuviliančios.
- Kepenų cirozė - išsivysto daugiau nei 25% pacientų, sergančių lėtiniu hepatitu B .
- Kepenų ląstelių vėžys yra pirminis kepenų vėžys piktybinis navikas gaunamas iš kepenų ląstelių. 60–80% visų kepenų ląstelių karcinomos atvejų yra susiję su virusiniu hepatitu B.
Virusinio hepatito B žymenys
Sergant ūminiu hepatitu B, pakinta biocheminis kraujo tyrimas: padidėja bilirubino, kepenų fermentų – ALT, AST – kiekis.
Nustatyti ūminio hepatito diagnozę turint išsamų klinikinį vaizdą paprastai nėra sunku; paskui vykdomas diferencinė diagnostika hepatitas – t.y. konkrečios hepatito priežasties nustatymas.
Pagrindinis laboratorinės diagnostikos metodas virusinis hepatitas B yra apibrėžti žymenis hepatitas B kraujyje. Kiekvienai ligos stadijai būdingas ūminis, lėtinis aktyvus hepatitas, sveikimo stadija, nešiojimas, tam tikrų žymenų padidėjimas kraujyje.
HBs antigenas („Australijos antigenas“) yra dalis hepatito b virusas. Jis naudojamas atliekant rizikos grupės asmenų patikros tyrimą, taip pat ruošiantis hospitalizuoti, operacijai, nėštumui ir gimdymui; ir esant pirmam ženklui hepatitas B.
Rezultatas yra teigiamas:
- aštrus gepatitas B.
- LėtinisHepatitas B.
- Nešiojimas hepatito b virusas.
Rezultatas yra neigiamas:
- Hepatitas B nebuvo aptiktas (nesant anti-HBc žymenų hepatitas B).
- Negalima atmesti ūminio hepatito B atsigavimo laikotarpio.
- Negalima atmesti lėtinės Hepatitas B mažas aktyvumas.
- Bendra infekcija hepatitas B ir D (delta virusas (hepatito D virusas) naudoja paviršiaus antigeną kaip savo apvalkalą, todėl jo gali neaptikti).
Anti-HBs antigenai yra antikūnai (apsauginiai baltymai) prieš hepatito B virusai. Atsiranda ne anksčiau kaip po 3 mėnesių po užsikrėtimo.
Pasikelti lygi:
- Sėkminga vakcinacija nuo hepatito B.
- Ūminis hepatitas B atsigavimo fazėje.
Reikšmė< 10 Ед/л:
- Vakcinacijos efektas nepasiektas.
- Nėra hepatito B istorijos.
- Negalima atmesti HBs antigeno pernešimo.
Anti-HBc antigenas IgM yra specifinis ūminės ligos žymuo hepatitas B.
Anti-HBc antigenas IgG – atsiranda su užsitęsusiu hepatitas B, vežimas, o taip pat lieka visam gyvenimui po hepatito.
Hepatito B gydymas
Hepatitu B sergančių pacientų gydymas namuose
Jei gydymas atliekamas namuose, o tai kartais praktikuojama esant lengvai ligos eigai ir galimybei nuolat stebėti medicininę priežiūrą, reikia laikytis kai kurių taisyklių:
- Gerkite daug skysčių, kurie padeda detoksikuotis – pašalina toksinus iš organizmo, taip pat apsaugo nuo dehidratacijos, kuri gali išsivystyti gausaus vėmimo fone.
- Nevartokite vaistų be gydytojo recepto: daugelis vaistų neigiamai veikia kepenis, jų vartojimas gali žaibiškai pabloginti ligos eigą.
- Nevartokite alkoholio.
- Būtina tinkamai maitintis – maistas turi būti kaloringas; reikia laikytis dietos.
- Negalima piktnaudžiauti fizinė veikla – fizinė veikla turėtų atitikti bendrą būklę.
- Jei atsiranda neįprastų, naujų simptomų, nedelsdami kreipkitės į gydytoją!
Medicininis hepatito B gydymas
- Gydymo pagrindas – detoksikacinė terapija: į veną leidžiami tam tikri tirpalai, pagreitinantys toksinų pasišalinimą ir papildantys skysčių, netektų vemiant ir viduriuojant, papildymą.
- Vaistai, mažinantys žarnyno absorbcijos funkciją. Žarnyne susidaro daug toksinų, kurių pasisavinimas į kraują esant neefektyviai kepenų veiklai yra itin pavojingas.
- Interferonas α yra antivirusinis agentas. Tačiau jo efektyvumas priklauso nuo viruso dauginimosi greičio, t.y. infekcijos aktyvumas.
Kitų gydymo būdų, įskaitant įvairius antivirusinius vaistus, veiksmingumas yra ribotas ir gydymo kaina yra didelė.
Chirurginis hepatito B gydymas
Galutinėje lėtinio hepatito B stadijoje, nesant aktyvaus proceso, vienintelė gali padėti priemonė kepenų transplantacija (transplantacija).
Didžiausias iššūkis atliekant šią operaciją – tinkamo donoro paieška.
Donoro organus galima gauti dviem būdais – donoryste po mirties, kai iš lavono, paskelbus smegenų mirtį, pašalinamos kepenys, ir naudojant gyvo donoro, kuris yra paciento giminaitis, kepenų fragmentą.
Tačiau ne visada artimieji gali tapti donorais, tam reikia atitikti daugybę rodiklių.
Hepatito B prevencija
- Saugus seksas: prezervatyvų naudojimas padeda išvengti infekcijos, tačiau net ir tinkamai naudojamas prezervatyvas niekada neapsaugo 100 proc.
- Niekada nenaudokite bendrų adatų skirtingoms injekcijoms.
- Dūriant tatuiruotes, veriant auskarus, reikia įsitikinti kokybiška instrumentų sterilizacija, pasirūpinti, kad meistras naudotų vienkartines pirštines.
- Naudokite tik asmenines manikiūro priemones.
- Nesidalinkite dantų šepetėliais ar skustuvu.
- Planuodami nėštumą pasitikrinkite dėl hepatito B.
Vakcinacija
Privaloma vakcinacija. Pastaruoju metu vakcinacija nuo hepatito B įtraukta į privalomų skiepų kalendorių. Hepatito B virusui jautriausi naujagimiai – užsikrėtus tokiame amžiuje, rizika susirgti lėtine hepatito B forma yra 100 proc. Tuo pačiu metu šiuo gyvenimo laikotarpiu vakcinos sukurtas imunitetas yra patvariausias. Naujagimį rekomenduojama skiepyti dar gimdymo namuose, vėliau – praėjus 1 mėnesiui po pirmosios vakcinacijos, o po pirmos – praėjus 6 mėnesiams (vadinamoji 0-1-6 schema). Praleidžiant kitą injekciją, reikia prisiminti apie leistinus intervalus - 0-1 (4) -6 (4-18) mėnesių. Tačiau jei leistini intervalai buvo praleisti, reikia tęsti vakcinaciją pagal schemą, tarsi tarpo nebūtų. Jei vakcinacija atliekama pagal standartinę schemą, revakcinacija paprastai nereikalinga, nes imunitetas išlieka mažiausiai 15 metų. Reikia atlikti tolesnius tyrimus, siekiant nustatyti, kiek imunitetas išlieka visą gyvenimą, turint omenyje, kad vakcinacija pradėta visai neseniai. Tik baigus visą vakcinacijos kursą, pasiekiamas beveik 100% imunitetas. apie 5 proc. bendros populiacijos nereaguoja į vakcinaciją, tokiais atvejais reikia naudoti kitų tipų hepatito B vakcinas.
Atsižvelgiant į tai, kad neseniai buvo įvestas privalomas skiepas, dauguma suaugusiųjų šiuo metu yra neskiepyti. Kuo svarbi vakcinacija suaugusiems? Asmenys, kuriems gresia pavojus užsikrėsti virusiniu hepatitu, turi būti skiepijami prioritetine tvarka:
- Pacientai, gaunantys intraveninės injekcijos arba kuriems reikalinga hemodializė arba reguliarus kraujo ar jo komponentų perpylimas.
- Sveikatos darbuotojai.
- Pacientai ilgalaikės priežiūros ir pataisos įstaigose.
- Ikimokyklinio ir mokyklinio amžiaus vaikai.
- Lėtinių nešiotojų šeimos nariai hepatitas B.
- Seksualiai aktyvūs hetero- arba homoseksualios orientacijos žmonės, per pastaruosius 6 mėnesius turėję daugiau nei vieną partnerį.
- Keliautojai į regionus, kuriuose yra didelis sergamumas ligomis.
- Žmonės, sergantys kitomis lėtinėmis kepenų ligomis, įskaitant hepatitą C.
Rizikos grupėms nepriklausantys asmenys, jei pageidauja, gali būti paskiepyti. Kad suprastumėte, kiek jums to reikia, pakanka prisiminti, kaip dažnai lankotės pas odontologą, manikiūro kabinetus, kirpyklas, tatuiruočių ir auskarų vėrimo salonus, atliekate intravenines injekcijas ar dovanojate kraujo klinikoje ar įvairiuose medicinos centruose. Taip pat neturėtume pamiršti, kad pagrindinis užsikrėtimo būdas vis dar yra lytiškai ir lėtinio viruso pernešimo paplitimas. hepatitas B auga kiekvieną dieną.
Vartojimo būdas:
Jaunesniems nei 3 metų vaikams vakcina švirkščiama į šoninį šlaunies paviršių, o vyresniems nei 3 metų vaikams ir suaugusiems – į petį.
Kontraindikacijos:
Tiesą sakant, vienintelė kontraindikacija yra kepimo mielių netoleravimas, nes vakcinoje gali būti jų pėdsakų. Be to, neišnešiotiems kūdikiams stebimas silpnas imuninis atsakas. Tokiu atveju skiepijimas atidedamas, kol vaikas pasieks 2 kg.
Nepageidaujamos reakcijos:
Apskritai vakcinacija paprastai yra gerai toleruojama dėl didelio apsivalymo laipsnio ir gyvų virusų nebuvimo. 5-10% atvejų pastebimos vietinės reakcijos: paraudimas, sukietėjimas, diskomfortas. Paprastai šie reiškiniai praeina savaime per kelias dienas. Labai retai (1-2% atvejų) pasireiškia bendros reakcijos, pasireiškiančios negalavimu, karščiavimu, kurios taip pat išnyksta per 1-2 dienas. Itin reti dilgėlinės ir bėrimo atvejai, atsirandantys dėl alerginės reakcijos į vakcinos komponentus.
Skubi hepatito B prevencija
Skubi profilaktika būtina tais atvejais, kai jau buvo kontaktas su virusu, o būtina nedelsiant apsisaugoti: po lytinio kontakto su hepatito B viruso nešiotoju, taip pat kai vaikas gimsta užsikrėtusiai motinai.
Be to, skubi profilaktika taikoma esant tariamam kontaktui su virusu: planuojant didelę operaciją, planuojant nėštumą, kai šeimoje atsiranda hepatito B viruso nešiotojas.
Avarinei prevencijai naudojama skubi vakcinacija, kuri atliekama pagal specialią schemą. Imunoglobulino profilaktika prieš hepatitas B.
Skubi vakcinacija atliekama pagal schemą: 0-7-21-12. Pirmoji vakcinacija turi būti atliekama per pirmąsias 12-24 valandas, tada 7 dieną, tada 21 dieną ir paskutinė injekcija - 12 mėnesių po kontakto.
Lytinio kontakto su hepatito B viruso nešiotoju metu:
Ne vėliau kaip per 2 savaites po sąlyčio sušvirkščiama vienkartinė specifinio imunoglobulino dozė ir pradedama vakcinacija. Imunoglobulino įvedimas ypač veiksmingas per pirmąsias 48 valandas po užsikrėtimo.
Patekus ant pažeistos sergančiojo odos ar gleivinių biologinių skysčių:
Daugeliu atvejų nurodomas skubus imunoglobulino skyrimas, taip pat vakcinacija. Tačiau jei nukentėjusysis anksčiau buvo paskiepytas nuo hepatito B, nustatoma apsauginių antikūnų koncentracija kraujyje. Jei apsauginių antikūnų kiekis kraujyje yra didesnis nei 10 U / l, prevencinės priemonės negali būti atliekamos. Jei antikūnų koncentracija mažesnė nei 10 U/l, atliekama vienkartinė revakcinacija.
Hepatito B profilaktika vaikams, gimusiems nešiotojų motinoms:
Vaiko infekcija tokiais atvejais atsiranda per tiesioginį kūdikio ir motinos kraujo sąlytį. Tai vyksta tiesiogiai gimdymo metu: tiek natūralaus, tiek dirbtinio (Cezario pjūvio operacija).
Atkreiptinas dėmesys, kad jei motina pirmąjį nėštumo trimestrą serga ūminiu hepatitu B ir pasveiksta iki gimdymo, vaikas išlieka sveikas. Jeigu mama suserga antrąjį nėštumo trimestrą, naujagimio infekcijos rizika siekia 6 proc. Sergant liga trečiąjį trimestrą, rizika padidėja iki 67%.
Tokie vaikai per 12 valandų po gimimo turi gauti 1 dozę specifinio imunoglobulino, o tuo pačiu metu į kitą koją – pirmąją vakcinos dozę. Ateityje vakcinacija atliekama pagal skubios pagalbos schemą: 0-1-2-12 mėnesių. Avarinių situacijų prevencijos veiksmingumas siekia 85-95%.
Šis didelis prevencijos efektyvumas įrodo, kad vežimas hepatito b virusas nėra aborto indikacija.
Virusinis hepatitas C: simptomai ir požymiai moterims ir vyrams
Hepatitas C yra liga, pažeidžianti kepenis. Šią ligą sukelia virusas. Jis perduodamas iš žmogaus į asmenį per kraują. Infekcija gali pasireikšti įvairiais būdais, pavyzdžiui, vartojant narkotikus į veną ar lytinių santykių metu.Hepatitas C yra liga, pažeidžianti kepenis. Šią ligą sukelia virusas. Jis perduodamas iš žmogaus į asmenį per kraują. Infekcija gali pasireikšti įvairiais būdais, pavyzdžiui, vartojant narkotikus į veną ar lytinių santykių metu.
Sąvoka hepatitas vartojama nurodyti skirtingos formos kepenų uždegimas. Hepatitas tiesiog reiškia „kepenų uždegimą“ (hepa- reiškia kepenis, -titis reiškia uždegimą). gali atsirasti dėl daugelio veiksnių, įskaitant piktnaudžiavimą alkoholiu, dideles tam tikrų vaistų dozes, toksinus ir virusus, įskaitant hepatito C virusą.
Hepatitą C sukelia virusas, perduodamas iš vieno žmogaus kitam per kraują ir kūno skysčius, taip pat naudojant intravenines adatas ar medicininius instrumentus arba nėštumo ir gimdymo metu.
Kai kuriems žmonėms laikui bėgant lėtinė hepatito C viruso infekcija gali pažeisti kepenis ir sukelti kepenų cirozę. Alkoholio vartojimas ir antsvoris padidina cirozės išsivystymo riziką.
Lėtinis hepatitas C yra dažniausia kepenų liga, dėl kepenų cirozės ir kitų komplikacijų per metus miršta 8-13 tūkst. Daugumą kepenų persodinimo atvejų sukelia virusinis hepatitas C.
Kokie yra virusinio hepatito C simptomai?
Iš karto po viruso patekimo į organizmą išsivysto ūminis hepatitas C. Šiame etape dažniausiai nėra jokių simptomų.
70-80% žmonių infekcija tampa lėtinė. Žodis „lėtinis“ vartojamas todėl, kad infekcija egzistuos ilgą laiką arba visą gyvenimą, kol gydymas pašalins virusą iš organizmo.
Daugumai hepatito C virusu užsikrėtusių žmonių simptomų nebūna, net jei kepenų pažeidimas yra labai sunkus. Tik kai kuriems gali pasireikšti lengvi simptomai, todėl žmonės ne visada žino, kad yra užsikrėtę.
Deja, hepatitas C praktiškai nepasireiškia jokiais simptomais, tačiau virusas vis tiek kenkia kepenims! Vieninteliai galimi, bet neprivalomi hepatito simptomai yra nuovargis, nuovargis, sumažėjęs darbingumas ir apetito praradimas, diskomfortas pilve ir sąnariuose. Apskritai, labai dažni simptomai, kurie, be to, yra ne tik hepatito simptomai, bet gali pasireikšti sergant daugeliu kitų ligų.
Lengvi simptomai gali būti bendri simptomai, tokie kaip nuovargis ir, rečiau, pykinimas, sumažėjęs apetitas, silpnumas, raumenų ar sąnarių skausmas ir svorio kritimas.
Daugeliu atvejų hepatitas C trunka daugelį metų. Dėl šio ilgalaikio kepenų pažeidimo išsivysto cirozė, kuri taip pat gali būti besimptomė. Žmonėms, sergantiems ciroze, gali padidėti pilvo tūris dėl jame susikaupusių skysčių, atsirasti mėlynių, pasunkėti kvėpavimas, pilvo pilnumo jausmas, pageltusi oda ir akys, staigus sumišimo jausmas ir net. koma.
Kaip susirgti hepatitu C?
Hepatito C virusas perduodamas per kontaktą su krauju.
Kraujas
Hepatitu C dažniausiai užsikrečiama perpilant užkrėstą kraują iki 1990 m., kai donorų kraujas dar nebuvo ištirtas dėl hepatito. Todėl šiandien visada tiriamas kraujas, o rizika užsikrėsti hepatitu perpilant kraują yra nereikšminga, maždaug 1 iš 1,9 milijono kraujo perpylimų.
Seksas
Hepatito C virusas gali būti perduodamas lytiniu keliu, nors užsikrėtimo rizika yra labai maža. Viruso perdavimo rizika tarp homoseksualių partnerių (ty tarp partnerių, kurie neturi tiesioginio lytinių organų ryšio) yra 1 infekcija iš 1000 per metus. Dėl mažos užsikrėtimo rizikos dauguma ekspertų nemano, kad būtina naudoti prezervatyvus, kad būtų išvengta hepatito C perdavimo homoseksualiuose santykiuose.
Tačiau heteroseksualiems santykiams (tarp vyro ir moters) naudoti prezervatyvą PRIVALOMA. Tai apsaugo sveiką partnerį nuo viruso perdavimo, o sergantį hepatitu C – nuo kitų lytiniu keliu plintančių infekcijų.
Kiti perdavimo būdai
Nėra įrodymų, kad virusas gali būti perduodamas bučiuojantis, mylėdamasis, čiaudint, kosint, įprastu buitiniu kontaktu, valgant iš tos pačios lėkštės, geriant skystį iš to paties puodelio, per virtuvės įrankius ir indus, IŠSKYRUS NEBUS kontakto su žmogaus krauju. žmogus, sergantis hepatitu C.
Tačiau NErekomenduojama naudoti skutimosi įrankius, dantų šepetėlius ir kitus daiktus, kurie gali būti užteršti paciento krauju. Ši taisyklė taip pat taikoma kokaino inhaliatoriams ir injekcinėms adatoms bei švirkštams.
Nėštumas
Rizika užsikrėsti hepatitu C kūdikiui nėštumo metu priklauso nuo viruso kiekio kraujyje. Dažniausiai ši rizika yra 5–6% (apie 1 iš 12). Hepatitu C sergančios moterys, kurios yra nėščios arba planuoja pastoti, turėtų aptarti su savo gydytoju riziką užsikrėsti savo kūdikį.
Kaip diagnozuojamas hepatitas C?
Dažniausiai diagnozei atlikti naudojamas kraujo tyrimas. Tai leidžia atsakyti į klausimus:
Ar sergate hepatitu C?
Kokio tipo virusas buvo rastas?
Koks gydymas bus efektyviausias?
Hepatito C diagnostika ar nustatymas yra gana paprasta procedūra, tereikia atlikti kraujo tyrimą, kad būtų nustatyti antikūnai prieš hepatito C virusą.Ši analizė retai duoda klaidingus rezultatus. Kadangi hepatitas C yra lėtinė, o ne skubi liga ir nereikalauja skubios diagnozės, tyrimų klausimas daugiausia priklauso nuo laiko. Taigi, nemokamą analizę galima atlikti ir poliklinikoje pagal gyvenamąją vietą, gavus vietinio terapeuto ar gastroenterologo siuntimą. Bet greičiausiai tai nebus greita. Perduodami analizę už savo pinigus, rezultatą gausite Jums patogiu metu.
Diagnozuojant virusinį hepatitą C nėra ginčytinų klausimų.
Jei testo rezultatas neigiamas, klausimas uždaromas. Bet jei teigiama, turėsite atlikti papildomą diagnostiką. Dauguma laboratorijų teigiamas rezultatas analizę, nedelsdami pakartokite ją kitu patvirtinančiu metodu iš to paties kraujo mėginio. O kažkur vėl tenka duoti kraujo.
Be to, gydytojas gali skirti papildomus tyrimus, įskaitant kitų kraujo rodiklių nustatymą, kepenų tyrimą ultragarsu ir kompiuterine tomografija, kepenų biopsiją ir kt.
Kraujo tyrimas
Hepatitas C diagnozuojamas atlikus kraujo tyrimą. Dažniausiai taikomas vadinamasis atrankinis testas (specialių antikūnų prieš virusą nustatymas). Jis atliekamas, jei yra vienas ar keli užsikrėtimo rizikos veiksniai.
Kontaktas su hepatitu C sergančio paciento krauju
Prieš medicinines procedūras
Nustačius kepenų ligą
Kai nustatoma AIDS
Jei ankstesniam seksualiniam partneriui buvo diagnozuotas hepatitas C
Suleidus vaistą į veną
Po hemodializės (gydant inkstų ligas)
Kraujo perpylimas iki 1992 m
Rečiau atrankinis testas atliekamas, kai pasireiškia hepatito simptomai, tokie kaip apetito sumažėjimas, pykinimas, į gripą panašūs simptomai, gelta, pilvo skausmas dešinėje (kepenų srityje).
Jei hepatito C patikros testas yra teigiamas, reikia atlikti papildomus tyrimus, kad būtų patvirtintas viruso buvimas organizme. Šio tyrimo rezultatai taip pat naudojami gydymo tipui nustatyti.
Hepatito C viruso RNR leidžia nustatyti viruso kiekį cirkuliuojančiame kraujyje. Jis nustatomas kraujyje praėjus laiko tarpui nuo kelių dienų iki 8 savaičių po galimos infekcijos.
Hepatito C viruso genotipas leidžia nustatyti konkretų viruso tipą. Pacientams, sergantiems hepatitu C Rusijoje, 1 genotipas yra labiausiai paplitęs. Taip pat rasta 2 ir 3 viruso genotipai.
Kepenų biopsija
Tai yra kepenų būklės tyrimo procedūra, kuri atliekama ligoninėje. Tokiu atveju specialia adata iš kepenų paimamas nedidelis audinio gabalėlis, kuris tiriamas mikroskopu. Ištyrus kepenų mėginį, gaunamas išsamus visų jame vykstančių pakitimų aprašymas.
Kepenų biopsija nėra būtina hepatito C diagnozei nustatyti, tačiau ji leidžia įvertinti pačių kepenų pokyčius ir teisingai planuoti gydymą. Apklausos rezultatai padeda nustatyti ligos ir viruso aktyvumą bei sudaryti ilgalaikę prognozę.
Kokios yra hepatito C komplikacijos?
Hepatito C virusas pažeidžia kepenis, nors kepenys gali atsistatyti pačios. Žala atsiranda daugelį metų.
Kai kuriems žmonėms dėl žalos kepenyse kaupiasi randų audinys (vadinamas fibroze), kuris ilgainiui gali pakeisti visas kepenis, sukeldamas cirozę. Žmonėms, sergantiems ciroze, yra sunkus kepenų pažeidimas, dėl kurio atsiranda komplikacijų.
Viena iš baisiausių cirozės komplikacijų yra kepenų vėžio (dar vadinamo hepatoceliuline karcinoma) išsivystymas. Maždaug 2% ciroze sergančių žmonių per metus (1 iš 50) suserga kepenų ląstelių karcinoma. Todėl dauguma žmonių, sergančių ciroze dėl hepatito C, nesukelia kepenų vėžio.
Kokie veiksniai prisideda prie cirozės vystymosi?
Mokslininkai ištyrė didelės grupėsžmonių, sergančių hepatitu C, ir sužinojo, kas nutinka po tam tikro laiko. Tik apie 20 % (1 iš 5) suserga ciroze per 20 metų nuo užsikrėtimo hepatitu C. Dauguma kitų serga kepenų uždegimu, tačiau ciroze nepasireiškia. Mokslininkai taip pat nustatė veiksnius, kurie padidina cirozės išsivystymo riziką užsikrėtus hepatitu.
Alkoholio vartojimas
Žmonėms, sergantiems hepatitu C ir vartojantiems alkoholį, yra didesnė kepenų cirozės rizika. Sunku įvertinti alkoholio kiekį, kuris yra daugiau ar mažiau saugus kepenims sergant hepatitu C. Net nedideli alkoholio (socialinio) kiekiai yra susiję su padidėjusia cirozės rizika. Visiškas alkoholio pašalinimas yra gerai apibrėžtas ir rekomenduojamas.
rūkyti marihuaną
Marihuanos vartojimas pagreitina kepenų pažeidimą ir pakeitimą pluoštiniu audiniu, todėl žmonėms, sergantiems hepatitu C, patariama vengti marihuanos vartojimo.
Antsvoris ir nutukimas
Nutukimas gali sukelti riebalų kaupimąsi ir nusėdimą kepenyse (steatozę), o tai padidina cirozės riziką. Kepenų riebalų perteklius taip pat pablogina hepatito C gydymo rezultatus.
Kepenų pažeidimo intensyvumas
Padidėjus uždegimo intensyvumui kepenyse, jos tampa labiau pažeidžiamos ir tolimesnis vystymas fibrozė ir cirozė. Yra daug metodų, kaip nustatyti, kiek stipriai kepenys yra pažeistos hepatito C, įskaitant kraujo tyrimus, specialų ultragarsą, kepenų biopsiją. Būtent kepenų biopsija yra diagnozės „auksinis standartas“, nors ji nerekomenduojama absoliučiai visiems pacientams.
Kokios yra hepatito C gydymo galimybės?
Esant situacijai, kai nustatomas virusinis hepatitas C, reikia išlikti ramiems ir jokiu būdu nesigydyti !!!
Jokių eksperimentų.
Protingiausia būtų nedelsiant pradėti gydymą. Ankstyvosiose stadijose hepatitas C gydomas lengviau, greičiau, efektyviau nei vėlesnėse stadijose, kai jau išsivysto cirozė ir reikia persodinti kepenis.
Žinoma, bus svarbu atlikti išplėstinę ir išsamią diagnozę, nustatant viruso tipą, jo kiekį ir tam tikrus genus organizme, kurie yra atsakingi už gydymo sėkmę. Atsižvelgiant į šiuos parametrus, parenkamas gydymo variantas ir schema bei jo trukmė.
Medicinos mokslas sparčiai žengia į priekį, kuriami nauji gydymo metodai ir metodai. Ir jei anksčiau buvo manoma, kad virusinis hepatitas C yra nepagydomas. Dabar galime oficialiai paskelbti puikius gydymo rezultatus!
Kepenų atkūrimas ir apsauga
Gydant visada yra du komponentai – vienas iš jų yra skirtas kovai su virusu, o antrasis – kepenų struktūros ir funkcijos atstatymui. Viruso sukeltiems pokyčiams gydyti naudojami vaistai (ursosan). Tai labai veiksmingos priemonės, kurios stabilizuoja kepenų ląsteles ir apsaugo jas nuo pažeidimų. Kepenų ligoms gydyti vartojama daug vaistų, vieni padeda tik sergant tam tikromis ligomis, kiti turi bendresnį poveikį. Vienas iš vaistų, turinčių universalus veiksmas, nepriklausomai nuo kepenų pažeidimo priežasties, yra būtent (ursosan). Jis turi biologinį pobūdį ir savo sudėtimi artimas žmogaus organizmo medžiagų apykaitos produktams, todėl yra nekenksmingas ir gali būti naudojamas profilaktikai. Pastaraisiais metais atlikta daugiau nei 200 klinikinių ursosano tyrimų ir įrodytas jo apsauginis poveikis kepenų ląstelėms. Be to, jis turi įrodytą poveikį užkertant kelią fibrozės ir kepenų cirozės vystymuisi. Vaistas atkuria hepatito C viruso sunaikintas kepenų sritis.
Antivirusinis gydymas
Gydymui naudojami vaistai priklauso nuo nustatyto viruso genotipo. Paprastai gydymui naudojamas 2 ar 3 vaistų derinys, o trukmė – nuo 3 mėnesių iki 1 metų.
Dažniausias hepatito C gydymas susideda iš 2 vaistų, interferono injekcijų ir ribavirino tablečių derinio. Paprastai rekomenduojama 2 ir 3 genotipų gydymo trukmė yra 24 savaitės. Anksčiau 1 genotipas buvo gydomas 48 savaites. Tačiau dabar atsirado naujų vaistų, o gydymo trukmė priklauso nuo to, ar žmogus anksčiau buvo gydytas, nuo viruso kiekio kraujyje gydymo metu.
Gydymo metu būtina periodiškai tikrinti viruso kiekį kraujyje, vadinamąjį viruso krūvį. Gydymo tikslas – visiškai atsikratyti viruso organizmo. Gydymas taip pat gali būti nutrauktas anksčiau, jei virusas nepašalinamas arba dėl nuolatinio šalutinio poveikio.
Paprastai šalutinis poveikis pasireiškia 80% pacientų, gydomų interferonu ir ribavirinu. Dažniausi iš jų yra į gripą panašūs simptomai, mažas raudonųjų ir baltųjų kraujo kūnelių kiekis, depresija ir nuovargis. Papildomas gydymas sumažina simptomus.
Proteazės inhibitoriai
1 genotipo virusu sergantys pacientai, be interferono ir ribavirino, taip pat gali būti gydomi proteazės inhibitoriais. Šiuos vaistus galima įsigyti nuo 2013 m., todėl anksčiau gydyti pacientai šių vaistų negavo.
Proteazės inhibitoriai neveikia patys, nes virusas greitai tampa jiems atsparus. Tačiau juos vartojant kartu su interferonu ir ribavirinu, gydymas yra sėkmingas. Šios bocipreviro ir telapreviro tabletės vartojamos pacientams, sergantiems 1 genotipo virusu. Gydymo trukmė vartojant šiuos vaistus sutrumpėjo iki 12 ar 24 savaičių. Dažniausias šalutinis poveikis yra niežulys ir anemija.
Nauji gydymo būdai
2014 metais atsirado (ir mes jau naudojame) nauji gydymo režimai be interferonų vartojimo. Jie turi žymiai mažiau šalutinių poveikių ir labai aukštą efektyvumą. Tai leidžia pasiekti visišką bet kurio genotipo viruso pašalinimą jau per 12 gydymo savaičių, o efektyvumas siekia daugiau nei 90%.
Gydymo kaina
Naujos gydymo galimybės yra labai veiksmingos, neturi šalutinio poveikio, tačiau yra brangios. Tai yra pagrindinis jų trūkumas. Gydymo kursas gali kainuoti apvalią sumą apie 500 tūkstančių rublių ar daugiau. Kitų trūkumų jie neturi. Hepatitas C gydomas greitai, gerais rezultatais ir be šalutinio poveikio.
Senos gydymo galimybės anksčiau šiandien išlieka aktualūs ir veiksmingi. Taip yra dėl didelių naujų gydymo vaistų kainų. Pagrindinis senųjų gydymo režimų pranašumas yra jų maža kaina, mėnesinis kursas kainuos apie 30-50 tūkstančių rublių. Ir pagrindinis trūkumas yra daugybė šalutinių poveikių ir ilga gydymo trukmė (apie 1 metus).
Egzistuoja regioninės hepatito C gydymo programos, kuriose vaistai gydymui skiriami nemokamai. Dažniausiai lengvatiniam režimui suteikiami visai nemodernūs vaistai... Be to, ribojama vietų skaičiaus kvota. Kaip įprasta, yra du variantai. Arba palaukite, kol bus įtraukta į nemokamų vaistų grupę ir išsivystys cirozė (nežinoma, kas bus anksčiau), arba nusipirkite vaistus patys.
Ar man reikia gydytis?
Sprendimą, ar pradėti gydyti hepatitą C, priima gydytojas, atsižvelgdamas į įvairius toliau aprašytus veiksnius. Gydymas nerekomenduojamas visiems ir visiems, gydytojas įvertins galimą gydymo pradžios riziką ir naudą.
Savarankiškai pasirinkti gydymo varianto neįmanoma, jį turi nustatyti gydytojas, taip pat tam tikru dažnumu kontroliuoti gydymo eigą ir kraujo tyrimų rezultatus.
Ar yra vaistų nuo hepatito C?
Tikimybė visiškai išgyti nuo hepatito C priklauso nuo viruso genotipo. Vidutiniškai tai yra apie 70-80% žmonėms, kurių viruso genotipas yra 1 (jei jie vartoja visus vaistus), ir 80% ar daugiau žmonėms, turintiems 2 ir 3 genotipą. 4 genotipo išgydymo tikimybė yra nuo 50 iki 70%. Šiuolaikiniai vaistai leidžia visiškai atsikratyti hepatito C viruso greičiau nei per 3 mėnesius ir išgydyti 96–98%!
Galima nustatyti, ar visiškai išgijo, praėjus 6 mėnesiams po vaisto vartojimo pabaigos. Laikoma, kad virusas visiškai pasišalino iš organizmo, jei jo neaptinkama praėjus 6 mėnesiams po gydymo nutraukimo. Tyrimai rodo, kad po to daugiau nei 10 metų organizme nebelieka viruso pėdsakų.
Ką daryti, jei virusas nepateko iš organizmo?
Žmonėms, kuriems ankstesnis gydymas nepadėjo pašalinti viruso, yra keletas papildomų gydymo būdų. Pasirinkimas geriausias variantas priklauso nuo to, koks gydymas buvo taikytas anksčiau, kaip šis gydymas buvo toleruojamas, nuo esamos kepenų būklės ir kitų veiksnių.
Papildomos gydymo galimybės apima, be kita ko, naujų gydymo būdų atsiradimo lūkesčius, kitų gydymo schemų naudojimą ir dalyvavimą klinikiniuose tyrimuose. Aptarkite kitus gydymo būdus ir galimybes su savo gydytoju.
Ką daryti, kad apsaugočiau savo kepenis?
Venkite alkoholio ir marihuanos vartojimo sveika gyvensena gyvybę, skiepyti (skiepyti) nuo ir, plaučių uždegimo, gripo ir kitų ligų.
Taip pat būtina aptarti su gydytoju galimybę vartoti vaistus, kurie gali turėti šalutinį poveikį kepenims.
Ką daryti, jei noriu pastoti?
Šis klausimas turėtų būti išsamiai aptartas su gydytoju. Maždaug 1 iš 20 moterų, sergančių hepatitu C, nėštumo metu gali jį perduoti savo kūdikiui.
Ką daryti, jei ilgai sergate hepatitu C?
Atrankos testai
Nustačius, kad žmogus serga hepatitu C ir ciroze, jis turi būti reguliariai tikrinamas ir tikrinamas dėl kepenų vėžio. Šie tyrimai paprastai apima kepenų ultragarsą du kartus per metus. Gydytojas taip pat paskirs kraujo tyrimus (alfa-fetoproteino kiekiui nustatyti).
Be to, norint nustatyti stemplės venų varikozę, būtina atlikti gastroskopiją. Jie gali pasireikšti maždaug 50% žmonių, sergančių ciroze.
Dieta
Nėra specialios dietos, kuri pagerintų hepatito C požymius ir simptomus. Geriausia rekomendacija sergant hepatitu C, laikykitės įprastos sveikos subalansuotos mitybos. Tikslinga vartoti multivitaminus be geležies. Kavą gerti saugu, patvirtina tyrimai teigiamą įtaką kava dėl kepenų būklės. Alkoholio vartojimas yra griežtai draudžiamas dėl padidėjusio kepenų pažeidimo. ()
Vakcinacija
Visi užsikrėtusieji hepatitu C turi būti paskiepyti nuo hepatito A ir B, kol nesusiformuoja stabilus imunitetas. Kraujo tyrimas parodys, ar buvote anksčiau skiepytas. Siekiant išvengti pneumonijos, rekomenduojama skiepytis, kas 10 metų rekomenduojama skiepytis nuo gripo ir visi įprastiniai skiepai, įskaitant difteriją ir stabligę.
Fizinis aktyvumas ir sportas
Fizinis aktyvumas turi bendrą teigiamą poveikį sveikatos būklę, tačiau neturi įtakos hepatito C virusui.
Vaistai
Kepenys apdoroja daugelį vaistų, įskaitant maisto papildus ir vaistažolių preparatus. Prieš vartodami vaistus, turite pasitarti su gydytoju. Daugelis vaistų yra visiškai saugūs kepenims.
Viena svarbi išimtis yra paracetamolis. Didžiausia jo dozė yra ne didesnė kaip 500 mg. Kai kurie vaistai nuo peršalimo, karščiavimą mažinantys, skausmą malšinantys, priešuždegiminiai vaistai taip pat nerekomenduojami sergant hepatitu C.
vaistažolių vaistai
Daugelis vaistažolių teigia, kad jie "gydo" arba "sutaiso" kepenis sergant hepatitu C. Nė vienas iš šių teiginių nebuvo patvirtintas. Be to, vaistažolių preparatai gali net sukelti rimtą kepenų pažeidimą.
Kokias vakcinas reikia skiepyti nuo hepatito C?
Žmonėms, sergantiems virusiniu hepatitu C, reikia skiepytis labiau nei kitiems. Būtina pasiskiepyti nuo toliau nurodytų infekcijų.
Žmonės, sergantys hepatitu C, tam tikru laiku turi gauti 2 vakcinos dozes. Bet skiepytis nereikia, jei žmogus jau apsaugotas nuo hepatito A.
Žmonės, sergantys hepatitu C, tam tikru laiku turėtų gauti 3 vakcinos dozes. Tačiau skiepytis nereikia, jei asmuo jau yra apsaugotas nuo hepatito B.
Plaučių uždegimas
Hepatitu C sergantys žmonės nuo 19 iki 64 metų turėtų gauti 1 arba 2 pneumokokinės vakcinos dozes. Jie taip pat gali gauti kitą vakcinaciją po 65 metų, jei nuo paskutinės vakcinacijos praėjo daugiau nei 5 metai.
Gripas
Žmonės, sergantys hepatitu C, turėtų gauti 1 vakcinos dozę per metus.
difterija ir stabligė
Žmonės, sergantys hepatitu C, turėtų gauti 1 vakcinos dozę kas 10 metų.
Kokliušas
Žmonės, sergantys hepatitu C, turi gauti 1 vakcinos dozę per savo gyvenimą.
Kodėl verta pasiskiepyti nuo hepatito C?
Infekcijos gali būti sunkesnės žmonėms, kurie jau serga kita infekcija. Žmonės, sergantys hepatitu C, jau yra užsikrėtę hepatito C virusu.
Jei nustatomas hepatitas C, prisidėjus kitai infekcijai būklė gali labai rimtai pablogėti. Dėl to, kad kepenys yra pažeistos ir negali visiškai atlikti savo funkcijų, kitos virusinės infekcijos pridėjimas gali visiškai „išjungti“ kepenis. Antroji infekcija gali pabloginti hepatito C eigą. Tai sumažina imuninės sistemos, kuri iš tikrųjų priešinasi virusui, funkciją. Jis negali tinkamai veikti dėl virusinio hepatito.
Vakcinos gali turėti šalutinį poveikį, tačiau jis nėra intensyvus ar ilgalaikis. Jų nauda sergant hepatitu yra labai didelė.
